Sepse neonatal – perfil microbiológico e sensibilidade antimicrobiana em um hospital no Nordeste do Brasil
Neonatal sepsis – microbiological profile and antimicrobial sensitivity in a hospital in the Northeast of Brazil
Natanael Aguiar de Sousa1
Camila Gomes Virginio Coelho2
Carlos Henrique Soares de Mesquita1
Francisco Gustavo Barbosa Pires1
Patrícia Batista Rosa3
Izabelly Linhares Ponte Brito4
1Acadêmico de Medicina, Universidade Federal do Ceará (UFC) – Fortaleza-CE, Brasil.
2Professora adjunta, Universidade Federal do Ceará (UFC) – Fortaleza-CE, Brasil.
3Médica Infectologista, Professora Auxiliar, Universidade Federal do Ceará (UFC) – Fortaleza-CE, Brasil.
4Farmacêutica-Bioquímica, Mestre em Ciências da Saúde. Santa Casa de Misericórdia de Sobral – Sobral-CE, Brasil.
Instituição: Universidade Federal do Ceará (UFC) – Fortaleza-CE, Brasil.
Conflitos de interesse: não há conflitos de interesse.
Suporte financeiro: sem suporte financeiro.
Recebido em 12/09/2018
Artigo aprovado em 23/01/2019
DOI: 10.21877/2448-3877.201900775
INTRODUÇÃO
A sepse neonatal é uma das mais frequentes causas de morbidade e mortalidade em recém-nascidos (RN) e pode ser definida como uma infecção sistêmica caracterizada por múltiplas manifestações decorrentes da invasão e multiplicação bacteriana na corrente sanguínea.(1)
De acordo com as diretrizes da Anvisa de 2013, é considerada infecção precoce a que ocorrer em até 48 horas após o nascimento.(2) Geralmente é decorrente da contaminação do RN por bactérias do canal de parto, ou secundária a bacteremias maternas. Está relacionada aos patógenos Streptococcus agalactiae e Escherichia coli. As infecções tardias, com aparecimento após 48 horas de vida, são mais comuns e problemáticas no RN de alto risco e geralmente são decorrentes da contaminação do RN por microrganismos hospitalares. Em países da América do Sul, incluindo o Brasil, bactérias Gram-negativas e Staphylococcus aureus ainda são os principais agentes de infecção em grande parte dos hospitais. No entanto, em alguns hospitais brasileiros, a situação vem se modificando e se tornando semelhante à de países desenvolvidos, onde os Staphylococcus coagulase-negativa (SCCN), como o S. epidermidis, são os principais agentes de infecções nas Unidades de Terapia Intensiva (UTI) neonatais, e os fungos leveduriformes como espécies de Candida vêm apresentando um destaque cada vez maior.(3) Um dos principais fatores de risco associados à infecção por Candida é o uso de antimicrobianos de amplo espectro, sendo a Candida componente da microbiota normal do trato gastrointestinal, pele e cavidade oral e seu crescimento pode ser favorecido com a supressão da flora bacteriana após o uso de antimicrobianos.(4)
A maioria das mortes relacionadas com a sepse neonatal (SN) é evitável se esta for diagnosticada precocemente e tratada com terapia antimicrobiana apropriada.(5)
Nos países em desenvolvimento, a SN alcança níveis de até 15,4 casos para cada mil nascidos vivos, enquanto que, nos Estados Unidos, a incidência varia de um a cinco para cada mil nascidos vivos.(6) A Organização Mundial de Saúde estimou que 1,6 milhão de mortes ocorrem anualmente em todo o mundo devido a infecções neonatais.(7) No Brasil, de acordo com dados nacionais disponibilizados no Sistema de Informação de Mortalidade (SIM), desenvolvido pelo Ministério da Saúde, estima-se que 60% da mortalidade infantil ocorra no período neonatal, sendo a SN uma das principais causas.(8)
Segundo as diretrizes do Ministério da Saúde, na suspeita de sepse são indicados a coleta de hemocultura e início imediato de antibioticoterapia de amplo espectro.(3) A hemocultura possui grande importância na investigação em busca de uma confirmação para um caso potencial de SN e é considerada o “padrão-ouro” para isolamento e verificação de patógenos microbianos na sepse e também para fornecer o perfil de sensibilidade do microrganismo ao antimicrobiano, que é a chave para o tratamento correto e oportuno do paciente.(9)
Um grande problema para o tratamento de pacientes críticos em várias UTIs é o surgimento de cepas resistentes devido ao uso descontrolado e inadequado de vários antimicrobianos potentes e de amplo espectro.(10) Os microrganismos se utilizam de uma série de mecanismos para se proteger e resistir aos efeitos dos medicamentos, tornando-se com frequência resistentes a uma variedade de classes de fármacos antimicrobianos, ou seja, o aparecimento da resistência antimicrobiana (RA) é uma consequência da utilização da terapia. Também o ambiente hospitalar favorece o aparecimento e a disseminação de bactérias resistentes. A RA conduz a um sofrimento prolongado dos pacientes em tratamento e a um aumento dos custos dos cuidados em saúde para o sistema e, portanto, constitui um grande problema para a sociedade. A Organização Mundial de Saúde (OMS) reconheceu a emergência e a propagação da resistência aos antimicrobianos como um problema grave mundial, afetando tanto os países desenvolvidos como os países em desenvolvimento.(11)
É importante considerar que os resultados da hemocultura levam um certo tempo para ficarem prontos, de horas a dias, necessitando dessa forma de um tratamento empírico inicial dos casos suspeitos para prevenir mortes e complicações devido à infecção. No entanto, a adequação desta terapia empírica está sendo desafiada atualmente por causa da mudança do perfil microbiológico e do aumento da resistência antimicrobiana, haja vista muitos casos de multirresistência a antimicrobianos.(5)
Para o manejo efetivo dos casos de sepse neonatal, o estudo do perfil bacteriológico com seu padrão de sensibilidade a antimicrobianos desempenha um papel significativo. Diante do exposto, o objetivo desse estudo é determinar a prevalência de microrganismos em hemoculturas positivas e o perfil de sensibilidade antimicrobiana apresentado por estes patógenos em pacientes com infecção de corrente sanguínea internados na UTI neonatal de um hospital no Nordeste brasileiro.
MATERIAL E MÉTODOS
O presente estudo transversal, retrospectivo, com descrição quantitativa foi realizado com base nos resultados das culturas feitas, entre o período de junho de 2015 a junho de 2017, com as amostras de sangue de RNs admitidos na unidade neonatal de terapia intensiva da Santa Casa de Misericórdia de Sobral (SCMS), um hospital de ensino e de cuidados terciários localizado no interior do estado do Ceará, na região nordeste brasileira.
Instrumento de pesquisa
A pesquisa foi realizada utilizando o sistema automatizado Vitek® 2 Compact Biomérieux, que identifica a espécie bacteriana e realiza o antibiograma para determinação da sensibilidade antimicrobiana. Os resultados das análises ficam armazenados estatisticamente no sistema e são obtidos através da inoculação das amostras utilizando o cartão Vitek GPI (Biomérieux), seguindo as instruções do fabricante quanto ao preparo do inóculo, leitura e interpretação. Assim, o sistema constituiu, mediante autorização prévia da Comissão de Controle de Infecção Hospitalar e após aprovação do Comitê de Ética em Pesquisas de uma instituição conveniada, o principal instrumento da referida pesquisa.
Critérios de inclusão e exclusão
Foram incluídos na pesquisa os resultados de pacientes da referida unidade com hemocultura positiva e excluídos da pesquisa os resultados negativos.
Análise estatística dos dados
Os dados foram coletados em um formulário padronizado e armazenados em uma planilha eletrônica de dados (Microsoft Excel®, versão 2013). Para a análise estatística, foram aplicados o teste c ² e o teste t conforme apropriado. Nas estatísticas descritivas foram utilizados números absolutos, porcentagens e medidas de tendência central (média, mediana, desvio padrão, valores mínimos e máximos). Nos testes aplicados, o nível de significância foi estabelecido em 95% (p <0,05).
ÉTICA
A coleta de dados teve início após a aprovação da entidade supracitada, com parecer número 2.155.565 (relatoria 04/07/2017) e os parâmetros éticos desta pesquisa foram respeitados de acordo com as normativas nacional (Resolução Nº 466, de 12 de dezembro de 2012) e internacional (Declaração de Helsink/Word Medical Association), com vistas a pesquisas envolvendo seres humanos, de forma direta ou indireta.
RESULTADOS
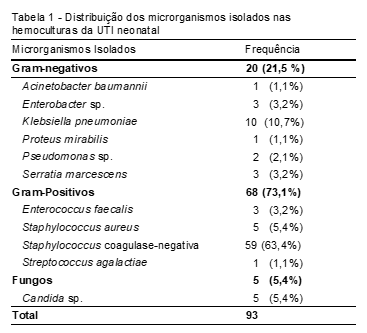
Durante o período em estudo, foram isolados 93 microrganismos nas culturas de sangue. Dos patógenos encontrados, 88 são bactérias, os outros cinco são fungos, todos do gênero Candida. Dos 88 isolados bacterianos, o Staphylococcus coagulase-negativo (63,4%) foi o que se apresentou com maior frequência, seguido pela Klebsiella pneumoniae (10,7%), Staphylococcus aureus (5,4%); as espécies Enterobacter sp., Serratia marcescens e Enterococcus faecalis se mostraram cada uma com 3,2% do total, a Pseudomonas sp. com 2,1%, e Acinetobacter baumannii, Proteus mirabilis e Streptococcus agalactiae com 1,1% cada. Dessa forma, no total, havia vinte (21,5%) isolados Gram-negativos e 68 (73,1%) isolados Gram-positivos nas hemoculturas. Os fungos Candida sp. somaram 5,4% do total (Tabela 1).
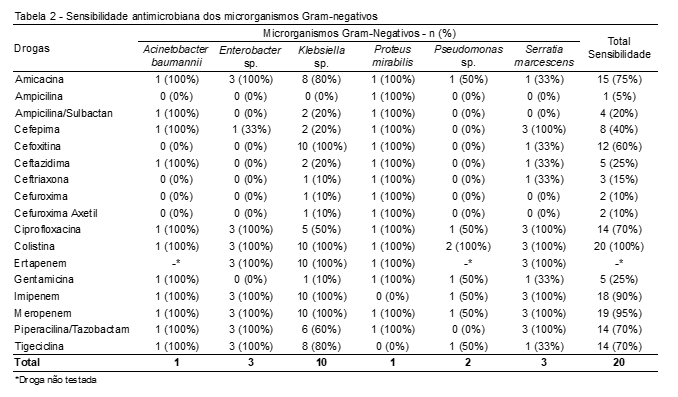
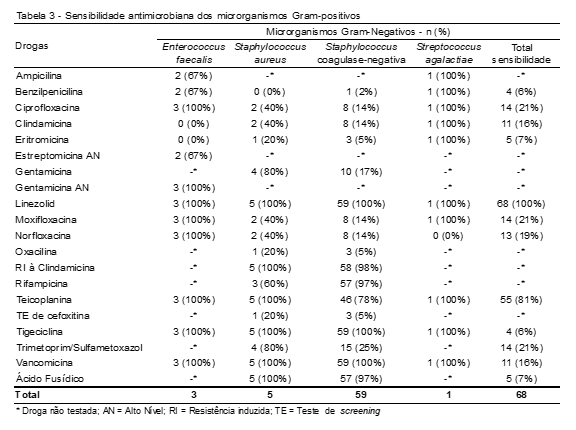
Com relação aos resultados do antibiograma, os organismos Gram-negativos apresentaram maior sensibilidade à colistina (100%), ao meropenem (95%), ao imipenem (90%) e à amicacina (75%). Não apresentaram boa sensibilidade às cefalosporinas e foram bastante resistentes à ampicilina, com apenas uma bactéria sensível à droga, resultando numa sensibilidade de 5% (Tabela 2). Os microrganismos Gram-positivos mostraram uma maior sensibilidade ao linezolida, tigeciclina e à vancomicina, todos 100% sensíveis a estes medicamentos. Também apresentaram considerável sensibilidade à teicoplanina (81%) e foram menos sensíveis à eritromicina (7%) e à benzilpenicilina (6%) (Tabela 3).
Para Candida sp. foram testados os seguintes fármacos antifúngicos: anfotericina B, caspofungina, fluconazol, micafungina e voriconazol e todas as espécies apresentaram 100% de sensibilidade aos mesmos.
DISCUSSÃO
No presente estudo, a sepse neonatal foi mais encontrada tendo como etiologia um Gram-positivo (73,1%) do que um Gram-negativo (21,5%), sendo esse resultado semelhante ao que foi encontrado num estudo realizado por Mehta et al., no qual mostra os Gram-positivos com uma frequência de 67,8%, Gram-negativos (28,7%) e fungos (2,87%), porém, contrário a outros estudos de Vijayvergia et al., Vaniya et al. e Singh et al., que mostram os Gram-negativos com uma frequência maior.(9,12-14) A taxa de mortalidade da SN pode variar com cada tipo de microrganismo causador (40% para Gram-negativos, 28% para fungos), além do estado de imunocompetência do RN e complicações associadas.(15)
Entre os microrganismos Gram-negativos, encontrou-se Klebsiella pneumoniae como o isolado mais comum, o que foi semelhante a alguns outros estudos realizados por Sawhney et al. e Bhurle et al., podendo-se também destacar as espécies de Enterobacter sp. e Serratia marcescens.(5,16) Neste estudo, o isolado mais comum entre os Gram-positivos foi o Staphylococcus coagulase-negativa, nos seus subtipos S. epidermidis, S. haemolyticus, S. hominis e S. warneri, vindo confirmar o que já estava sendo relatado nos hospitais brasileiros, onde este microrganismo se apresenta como principal etiologia das SN, e os estudos de Vijayvergia et al., Bhurle et al., e Mythri et al. também mostram resultados similares.(9,16,17) A SN tardia, tendo como agente etiológico o Staphylococcus coagulase-negativa, está intimamente associada ao uso de cateter vascular central (CVC), e o S. epidermidis foi o microrganismo isolado em praticamente metade (48,7%) das culturas positivas da ponta de CVC em um estudo realizado por Brito et al.(18)
O padrão de sensibilidade antimicrobiana encontrado neste estudo revelou que a maioria das bactérias Gram-negativas é sensível à colistina, meropenem e imipenem, e alguns estudos realizados por Jyothi et al. e Mustafa et al. corroboram com esse resultado. Também foram encontradas sensibilidades menores às cefalosporinas.(19,20)
As bactérias Gram-positivas apresentaram boa sensibilidade ao linezolida e à vancomicina, o que é comparável aos estudos de Mehta et al. e Mustafa et al. e foram menos sensíveis à eritromicina (7%) e à benzilpenicilina (6%).(12,20) O estudo de Vijayvergia et al. mostrou a eritromicina e a ampicilina como as drogas antimicrobianas pelas quais os patógenos já criaram mecanismos de resistência.(9)
As drogas de escolha para o tratamento de SN precoce, de acordo com as diretrizes brasileiras, são ampicilina e gentamicina, para agir bem nos dois tipos de Gram, sendo as doses variáveis de acordo com o peso e idade da criança.(21) Nesse estudo, os Gram-negativos apresentaram baixa sensibilidade a esses fármacos (apenas 5% foram sensíveis à ampicilina e 25% à gentamicina). Para os Staphylococcus coagulase-negativo, o Gram-positivo mais frequente, a sensibilidade à gentamicina também foi baixa, apenas 17% eram sensíveis (ampicilina não foi testada nesse grupo).
A escolha dos antimicrobianos para tratamento de SN tardia depende da microbiota prevalente no ambiente. Portanto, deve ser direcionada conforme a flora de cada serviço, ressaltando assim a importância de estudos como este para se conhecer o perfil microbiológico de cada unidade de um hospital. Em caso de RN sem tratamento prévio para sepse e com estabilidade clínica, as diretrizes recomendam iniciar o esquema com oxacilina e um aminoglicosídeo (gentamicina ou amicacina).(21) Nesse estudo, 95% dos Staphylococcus coagulase-negativa foram resistentes à oxacilina. Entre os Gram-negativos, 25% apresentaram resistência à amicacina e 75% à gentamicina.
A resistência à oxacilina foi observada em 80% dos isolados de S. aureus, sugerindo a presença de Staphylococcus aureus resistentes à meticilina (MRSA) neste hospital. Todas as cepas de S. aureus isoladas foram sensíveis à vancomicina, teicoplanina e ao linezolida. Estudos realizados por Vijayvergia et al. e Sheth et al. mostraram MRSA em uma proporção menor, 37,5% e 26,7% dos isolados, respectivamente.(9,22) A vancomicina e teicoplanina são tratamentos de segunda linha no escalonamento dos antimicrobianos, em caso de MRSA. Se houver resistência a esses fármacos, o linezolida é uma opção.(23)
Todas as espécies de Enterococcus encontradas apresentaram sensibilidade à vancomicina. Encontrar um Enterococcus resistente à vancomicina pode ser um grave problema, pois estas bactérias já desenvolveram mecanismos de resistência à maioria dos antimicrobianos disponíveis e têm o potencial de serem reservatórios para genes resistentes a glicopeptídeos que podem ser transferidos para outros agentes patogênicos mais virulentos.(9) Recomenda-se o uso racional de antimicrobianos e principalmente avaliar criteriosamente o uso de carbapenêmicos e vancomicina pelo difícil manuseio em casos de resistência a esses medicamentos.(21)
A resistência a múltiplos fármacos antimicrobianos foi encontrada em alguns Gram-negativos, podendo-se citar a Pseudomonas sp., que foi resistente a 56% das drogas testadas, e o Enterobacter sp., resistente a 47% das drogas, reiterando a necessidade de se reavaliarem os antimicrobianos de acordo com o resultado da hemocultura ou evolução clínica do paciente.
Das espécies de Candida isoladas, 60% foram de C. albicans e 40% de C. parapsilosis. A C. albicans é responsável por 75% das infecções fúngicas neonatais, segundo Krebs et al.(4) Os estudos publicados mostram uma alta mortalidade neonatal relacionada a infecções por Candida, quando se compara aos controles, com taxas de mortalidade variando entre 20% a 44%.(24,25)
A etiologia microbiana da sepse neonatal é diversificada. Diversos estudos já documentaram a variedade de microrganismos causadores e sua variabilidade temporal, bem como as mudanças no perfil de sensibilidade antimicrobiana.
Para o uso correto do resultado da cultura, excluir a contaminação é muito importante. As culturas de sangue falso-positivas são geralmente uma consequência da contaminação das amostras de sangue pelas bactérias da pele e do ambiente do RN e fazem com que a criança receba um tratamento desnecessário prolongando o tempo de internamento na unidade.(9) Para distinguir a infecção da contaminação da cultura por outros microrganismos, podem ser realizadas análises detalhadas das informações clínicas específicas para identificar os verdadeiros patógenos. Isso, porém, não foi realizado nesse estudo.
Na análise dos resultados, não foi possível distinguir infecções adquiridas na comunidade das adquiridas no hospital, uma vez que sendo este um estudo dos registros microbiológicos, a correlação com a morbidade e a mortalidade neonatal e a outros fatores relacionados também não foi possível.
CONCLUSÃO
Ter conhecimento das características relacionadas à sensibilidade e resistência microbiana aos fármacos utilizados no meio hospitalar é fundamental para uma melhor abordagem ao paciente com sepse neonatal. Isso se deve à necessidade de um manejo mais direcionado que possibilite uma recuperação mais rápida e menos dolosa ao recém-nascido.
Tal fato se reforça pela mudança no perfil microbiológico dos agentes infecciosos, assim como o surgimento frequente de cepas multirresistentes aos fármacos antimicrobianos rotineiramente utilizados, dificultando o tratamento e reduzindo consideravelmente as chances de sobrevida.
Partindo desse pressuposto, este estudo permitiu verificar a prevalência dos agentes microbianos causadores de sepse em recém-nascidos, assim como o grau de resistência das diferentes espécies aos medicamentos utilizados. O conhecimento adquirido possibilitará um tratamento mais eficiente em cada caso, com base no quadro apresentado pelo paciente e as características do agente causador.
Agradecimentos
Os autores agradecem à Universidade Federal do Ceará e ao Laboratório de Análises Clínicas da Santa Casa de Misericórdia de Sobral pelo apoio e colaboração para a construção deste trabalho.
Abstract
Objective: To determine the prevalence of microorganisms and the antimicrobial sensitivity profile in positive blood cultures of patients with bloodstream infection in the neonatal Intensive Care Unit of a hospital in the Brazilian Northeast. Methods: Cross-sectional, retrospective study with quantitative description of hemoculture results of neonates admitted to the neonatal intensive care unit of a Brazilian Northeast hospital. Results: Neonatal sepsis had as its main etiology Gram-positive bacteria responsible for 73.1% of the positive cultures, with coagulase-negative Staphylococcus being the main agent, while 21.5% were due to a Gram-negative agent. Gram-positive bacteria showed good sensitivity to linezolid and vancomycin and most Gram-negative strains were susceptible to colistin, meropenem and imipenem. All coagulase-negative Staphylococcus isolates were sensitive to linezolid, vancomycin and tigecycline. Conclusion: Knowledge of the characteristics related to antimicrobial susceptibility and resistance is fundamental for a better approach to the patient with neonatal sepsis, promoting a more targeted management that allows a faster recovery of the newborn. The knowledge gained from this study will allow a more efficient treatment in each case, based on the patient’s presentation and the characteristics of the causative agent.
Keywords
Neonatal sepsis; drug resistance, microbial; intensive care units, neonatal; microbial sensitivity tests; blood culture
REFERÊNCIAS
- Meadow W, Rudinsky B. Inflamatory mediators and neonatal sepsis: rarely has so little been known by so many about so much. Clin Perinatol. 1995;22(2):519-36.
- Agência Nacional de Vigilância Sanitária. Critérios diagnósticos de infecções relacionadas à assistência à saúde. Brasília, DF: Anvisa; 2013.
- Ministério da Saúde. Atenção à saúde do recém-nascido: guia para os profissionais de saúde. Brasília, DF: Ministério da Saúde; 2011
- Krebs VLJ, Diniz EMA, Vaz FAC. Infecção fúngica em UTI neonatal. Pediatr. Mod., 2000;36:188-191.
- Sawhney N, Shinu P, Singh VA. Bacteriological profile and antibiotic susceptibility pattern of neonatal septicaemia in a tertiary care hospital. J Curr Microbiol App Sci 2015;4(10):977-84.
- Goulart AP, Valle CF, Dal-Pizzol F, Cancelier ACL. Risk factors for early-onset neonatal sepsis in Brazilian public hospital short-title: early-onset neonatal sepsis. Rev Bras Ter Intensiva. 2006 Jun;18(2):148-53. [Article in Portuguese].
- Word Health Organization (WHO). Neonatal and perinatal mortality: country, regional and global estimates. Geneva: WHO, 2006.
- Ministério da Saúde. Datasus: Informações de Saúde (TABNET). [Acesso em 22 abr 2017]. Disponível em: http:// tabnet.datasus.gov.br.
- Vijayvergia V, Gupta S, Goyal J. Neonatal Septicemia – Bacteriological spectrum and antibiogram- A study from a tertiary care center of north India. J Curr Microbiol Appl Sci. 2016;5:741-50.
- Silveira RC, Procianoy RS. Uma revisão atual sobre sepse neonatal. Bol Cient Ped. 2012;1(1):29-35.
- Organização Mundial da Saúde (OMS). A crescente ameaça da resistência antimicrobiana. Opções de Ação: Sumário Executivo. Geneva. OMS, 2012.
- Mehta AM, Kaore NM, Prabhu TK. Microbial profile of neonatal septicaemia in a tertiary care hospital of Bhopal. Int J biomed adv res 5(10):499-501.
- Vaniya HV, Patel NM, Agrawal JM, Trivedi HR, Dhanani JV, Balat JD. Antimicrobial culture sensitivity pattern in neonatal sepsis in a tertiary-care hospital. Int J Med Sci Public Health. 2016;5(4):661-5.
- Singh HK, Sharja P, Onkar K. Bacteriological profile of neonatal sepsis in neonatal intensive care unit (NICU) in a tertiary care hospital: prevalent bugs and their susceptibility patterns. Eur J Pharm Med Res. 2016;3(3):241–245. Available from: http://www.ejpmr.com/admin/assets/article_issue/1457056566.pdf.
- Miura E, Silveira RC, Procianoy RS. Sepse neonatal: diagnóstico e tratamento. J. pediatr. (Rio J.). 1999; 75 (Supl.1): S57-S62:
- Bhurle A, Solabannavar S. Neonatal septicemia isolates and antibiotic susceptibility pattern in a tertiary care hospital in North Karnataka. Int. J Med Health Res. 2004;1:25-9.
- Mythri BA, Patil AB, Divya A, Mansabdar P, Sharon VA. Bacteriological profile and antibiogram of neonatal septicemia in a tertiary care Hospital. Indian J Microbiol Res 2016;3(2):136-40.
- Brito CS, Ribas RM, Resende DS, et al. Genotypic study documents divergence in the pathogenesis of bloodstream infection related central venous catheters in neonates. Braz J Infect Dis. 2014;18(4):387-93.
- Jyothi P, Basavaraj MC, Basavaraj PV. Bacteriological profile of neonatal septicemia and antibiotic susceptibility pattern of the isolates. J Nat Sci Biol Med. 2013;4(2):306-09.
- Mustafa M, Ahmed SL. Bacteriological profile and antibiotic susceptibility patterns in neonatal septicemia in view of emerging drug resistance. J Med Allied Sci. 2014;4(1):02-08.
- Fundação Hospitalar do Estado de Minas Gerais. Protocolos Clínicos: Sepse Neonatal. Belo Horizonte, MG: 2013.
- Sheth KV, Patel TK, Tripathi CB. Antibiotic sensitivity pattern in neonatal intensive care unit of a tertiary care hospital of India. Asian J. Pharm. Clin. Res. 2012;5:46-50.
- Luna CM, Noriega ER, Bavestrello L, Gotuzzo E. Tratamento de Staphylococcus aureus resistente à meticilina na América Latina. . Braz J Infect Dis [Internet]. 2010 Dec;14( Suppl 2 ): 119-127. Available from: http://www.scielo.br/scielo.php? script=sci_arttext&pid=S1413-86702010000800007&lng=en.
- Kossof EH, Buescher ES, Karlowicz MG. Candidemia in a neonatal intensive care unit: trends during fifteen years and clinical features of 111 cases. Pediatr Infect Dis J. 1998 Jun;17(6):504-8.
- Saiman L, Ludington E, Pfaller M, Rangel-Frausto S, Wiblin RT, Dawson J et al. Risk factors for candidemia in Neonatal Intensive Care Unit patients. The National Epidemiology of Mycosis Survey study group. Pediatr Infect Dis J. 2000 Apr;19(4):319-24.
Correspondência
Natanael Aguiar de Sousa
Av. Comte. Maurocélio Rocha Ponte, 100 – Bairro Derby
Sobral-CE, Brasil
