Lesão de alto grau e carcinoma escamoso: um estudo de prevalências em pacientes atendidas pelo Sistema Único de Saúde (SUS) na cidade de Anápolis, GO, Brasil
High-grade lesions and squamous cell carcinoma: a study of prevalence in patients attended by the unified heath systens (SUS) in Anápolis municipality, GO, Brazil
Ana Raquel Moreira de Lemos1
Marcela Souza Silva2
Kelly Deyse Segati3
1Curso de Farmácia, Centro Universitário de Anápolis – UniEvangélica – Anápolis – GO, Brasil.
2Professor universitário. Centro Universitário de Anápolis – UniEvangélica – Anápolis – GO, Brasil.
Instituição: Centro Universitário de Anápolis – UniEvangélica – Anápolis – GO, Brasil.
Artigo recebido em 30/03/2016
Artigo aprovado em 02/09/2016
DOI: 10.21877/2448-3877.201600494
Resumo
Objetivo: O câncer de colo do útero se desenvolve a partir de lesões precursoras, as quais têm potencialidade para progressão se não forem detectadas e tratadas precocemente. A Organização Mundial de Saúde recomenda o desenvolvimento de programas de controle dessa doença através de medidas de prevenção como o exame citológico. O objetivo deste estudo foi analisar as taxas de prevalência de atipias graves, como lesão intraepitelial de alto grau (HSIL) e carcinoma (CA). Métodos: No período de um ano foram levantados laudos citológicos de cérvice uterina pelo método de Papanicolaou de pacientes atendidas pelo SUS na cidade de Anápolis, GO, utilizando-se os dados de domínio público contidos no SISCOLO. Resultados: Os resultados apontam que a prevalência geral das amostras satisfatórias foi de 99,5% (17493/17573). Desses, 0,2% (30/17493) apresentavam resultados de atipias graves. Entre os resultados positivos, o diagnóstico de lesão grave apresentou 0,17% de prevalência, sendo 0,13% de HSIL e 0,04% de CA. A taxa de atipias graves encontrada foi de 1,715 a cada 1.000 diagnósticos (IC 95%; 1,178 – 2,417). Conclusão: Os resultados subestimam a taxa esperada pelo Ministério da Saúde (superior a 0,4%). Estes dados podem refletir a influência de fatores que interferem a rastreabilidade do câncer de colo uterino.
Palavras-chave
Colo uterino; Neoplasias; Prevalências
INTRODUÇÃO
O câncer do colo do útero é a segunda neoplasia maligna mais incidente entre as brasileiras representando 15% do total dos cânceres feminino; em geral, ela começa a partir de 30 anos, aumentando seu risco rapidamente até atingir o pico etário entre 50 e 60. Esse câncer foi responsável pelo óbito de 265 mil mulheres em 2012, sendo que 87% dos óbitos ocorreram em países em desenvolvimento.(1)
Para a região centro-oeste, no ano de 2014, estimou-se que o câncer do colo do útero fique em segundo lugar entre os mais ocorridos em mulheres, com taxa bruta de 22,19/100 mil habitantes, totalizando 1.640 novos casos.(1)
A doença se desenvolve a partir de lesões precursoras, as quais têm potencialidade para progressão se não são detectadas e tratadas precocemente. Os programas de rastreamento ou screening sistemático da população feminina por meio do exame citológico do colo do útero, também conhecido como exame de Papanicolaou, têm sido uma das estratégias públicas mais efetivas, seguras e de baixo custo para detecção precoce deste câncer.(2)
Na rede pública de saúde, verifica-se que apenas 15% das mulheres que possuem mais de 20 anos de idade realizam o exame de Papanicolaou; diante da importância do diagnóstico, esta frequência não é considerada satisfatória.(3)A identificação de lesões precursoras por citologia pode impedir a progressão da doença por meio de procedimentos terapêuticos simples, como o teste de Papanicolaou e vigilância contínua.(4) A implementação de programas de rastreio bem organizados diminui substancialmente a incidência de câncer cervical.(5)
A infecção persistente por Papilomavírus humano (HPV) é o principal fator causal do câncer de colo uterino, sendo que os genótipos HPV16 e HPV18 são encontrados em aproximadamente 70% dos casos.(5) Em 2010, Bernard et al.(6) apresentaram uma expansão da classificação da família Papillomaviridae, que contém 29 gêneros formados por 189 genótipos sendo que, de 120 isolados em seres humanos, cerca de 40 infectam o trato genital.
Vários outros fatores influenciam o efeito do vírus HPV na carcinogênese do colo uterino. Fatores como tabagismo, uso de contraceptivos orais, alta paridade, imunossupressão, múltiplos parceiros e doenças sexualmente transmissíveis são classificados como fatores de risco.(7)
Os padrões para a prevenção do câncer de colo uterino na Europa estão baseados na vacinação contra HPV em adolescentes antes do início da atividade sexual, seguido pelo rastreamento em todas as mulheres a partir de 21 anos de idade.(8,9)
A Organização Mundial de Saúde (OMS) recomenda a todos os países o desenvolvimento de programas de controle de câncer de colo uterino para reduzir a incidência e mortalidade associada a esta doença. No entanto, o sucesso de planejamento, implementação e avaliação de programas de controle do câncer necessitam da disponibilidade de dados epidemiológicos sobre a frequência e a distribuição em cada região fornecido por um registro de base populacional do câncer.(10)
A estratégia recomendada pelo Ministério da Saúde é a realização de exame citológico em mulheres na faixa etária de 25 a 64 anos. Para a efetividade do programa de controle do câncer de colo uterino, é necessário garantir a organização, a integralidade e a qualidade dos serviços e ações da linha de cuidado, bem como o tratamento e o seguimento das pacientes.(1) No Sistema Único de Saúde (SUS), as ações de prevenção e controle desse tipo de câncer são estruturadas nas Unidades de Atenção Básica de Saúde (UABS) e na incorporação organizada dos laboratórios de citopatologia, histopatologia e hospitais especializados.(1,11)
Essas ações são monitoradas pelo sistema de informações sobre o câncer do colo do útero (SISCOLO), que ainda não permite identificação do número de mulheres examinadas, apenas a quantidade de exames realizados e dados sobre resultados de colposcopia e biópsia. Estas circunstâncias dificultam o conhecimento preciso de taxas de captação e cobertura, essenciais ao acompanhamento das ações planejadas.(12,13)
A detecção de HPV tem sido utilizada como um marcador para presença de vírus em lesões cervicais, mas não é indicativo de infecção produtiva ou lesão cervical. Os sinais clínicos e citológicos, portanto, continuam a ser os métodos mais comuns utilizados para identificar lesões pré-cancerosas.(14)
O diagnóstico citopatológico de lesão de alto grau não podendo excluir microinvasão ou carcinoma epidermoide invasor é infrequente. No Brasil, no ano de 2010, foi registrada prevalência de 0,025% e 0,02% dos exames citopatológicos considerados satisfatórios e em 0,95% e 0,75% dos exames alterados, respectivamente.(15)
O objetivo do estudo foi analisar as taxas de prevalência de atipias graves como lesão intraepitelial de alto grau (HSIL) e carcinoma escamoso (CA) em pacientes usuárias do SUS na cidade de Anápolis, GO.
MateriaL e métodos
Este estudo trata de um corte transversal realizado por análises retrospectivas dos dados referentes aos laudos citológicos de cérvice uterina, por meio de consultas ao banco de dados do Departamento de Informática do SUS e de Informações de Controle do Câncer do Colo de Útero (SISCOLO/ versão 4.0). Essas informações são de domínio público e estão disponíveis no site:http://www.saude.df.gov.br/outros-links/sistema-de-informacoes-do-cancer-siscan.html.
O período da pesquisa foi de fevereiro de 2013 a fevereiro de 2014, totalizando um ano. Foram inclusos todos os registros nos quais constavam as seguintes informações: adequabilidade do material, diagnóstico benigno (sem atipias), lesão intraepitelial escamosa de alto grau (HSIL), lesão intraepitelial escamosa de baixo grau (LSIL) e células escamosas atípicas (ACS), que são divididas em duas classes: ASC-US (células escamosas atípicas de significado indeterminado) e ASC-H (células escamosas atípicas), não podendo excluir HSIL, carcinoma de células escamosas invasor. Essas informações estão distribuídas em tabelas no decorrer do trabalho. Os dados de prevalência e taxa bruta do diagnóstico de HSIL e carcinoma invasor foram analisados pelo programa estatístico OPENEPI versão 3.03.
Resultados
No total de um ano, na cidade de Anápolis, GO foram realizados 17.573 exames de citologia de cérvice uterina pelo SUS, sendo que 17.493 (99,5%) foram classificados como satisfatórios e 80 foram classificados como insatisfatórios para avaliação oncótica (0,5%), por algum dos seguintes motivos: artefatos de dessecamento, superposição celular, material acelular, presença de sangue, piócitos entre outros (Tabela 1).
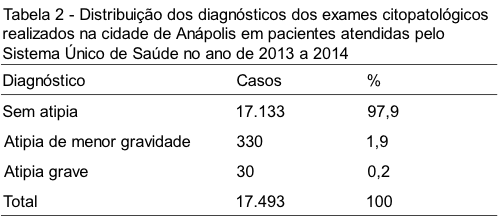
Dos resultados satisfatórios, 17.133 (97,9%) apresentavam diagnósticos dentro dos limites da normalidade ou de reação benigna compatível com inflamação, sendo classificados como sem atipia. O diagnóstico de atipia de menor gravidade foi observado em 330 casos (ASC-US e LSIL) e 30 foram classificados como atipia grave (HSIL e CA) (Tabela 2).
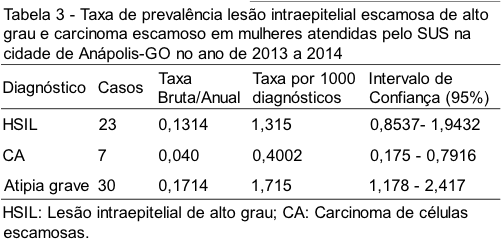
O diagnóstico de lesões classificadas como atipia grave esteve presente em 0,2% dos diagnósticos totais, subdividindo em 76,6% de HSIL e 23,4% de CA.
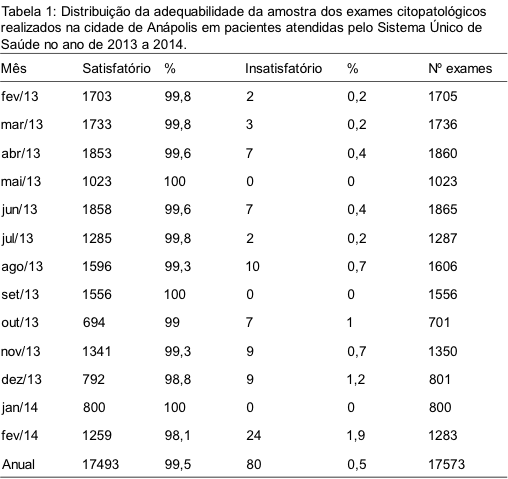
A taxa bruta para os exames compatíveis com HSIL foi de 0,13%, o que corresponde a 1,3% diagnósticos de HSIL para cada mil exames realizados. A taxa de diagnóstico de carcinoma de células escamosas encontrada foi de 0,040%, correspondendo a 0,4% para cada mil diagnósticos. Para as atipias graves, a taxa bruta foi de 0,17% e 1,7% para cada mil análises realizadas (Tabela 3).
Discussão
Para a Organização Mundial de Saúde (OMS), uma cobertura de 80% do exame entre mulheres de 35 a 59 anos seria suficiente para causar impacto nos indicadores de mortalidade que pode ser observado após quatro anos de implementação das ações de detecção precoce. De acordo com o IBGE, a população total da cidade de Anápolis é de 361.991 habitantes, sendo que 171.357 são mulheres.(16) Para a realização de um cálculo simples sobre a cobertura do programa de rastreio em Anápolis foram utilizados 75% das mulheres, já que 25% não estão na idade preconizada pelo Ministério da Saúde, totalizando 13,6% de taxa de cobertura.
O Programa Nacional de controle do câncer do colo do útero (Viva Mulher) recomenda que o exame deve ser dirigido nos serviços de saúde às mulheres de 25 a 64 anos, e que, após dois exames normais seguidos, poderá ser realizado a cada três anos.(1)
As lesões do epitélio do colo uterino passam por diversas etapas antes de se tornarem um carcinoma invasivo. A detecção precoce permite medidas terapêuticas simples e curáveis na maioria dos casos; no estudo foi observada a positividade de lesão grave de 0,17%, sendo 0,13% de HSIL e 0,04 de CA. Esses resultados foram menores do que o estimado na publicação das Diretrizes Brasileiras para o Rastreamento do Câncer do Colo do Útero, que, no ano de 2010, apresentou uma incidência de HSIL de 0,25% de todos os exames realizados e 9,7% de todos os exames alterados.(1) Cerca de 70% a 75% das pacientes com laudo citológico de HSIL apresentaram confirmação histopatológica do grau de doença e 1% a 2% receberam diagnóstico histopatológico de carcinoma invasor.(17-19)
A logística do rastreamento e algumas dificuldades do acesso à saúde, bem como do cotidiano das mulheres residentes na cidade, podem influir nos resultados subestimados.
No ano de 2012, em estudo realizado em um grupo de mulheres e adolescentes no estado de Roraima, foram descritos resultados sugestivos de lesões intraepiteliais em 965 (3,6%) das 26.726, e a incidência de HSIL foi de 1,03%.(20)
Na cidade de Ubá, MG, foram analisados 6.358 exames no período de janeiro de 2011 a maio de 2011. Destes, 98,46% apresentaram resultados dentro dos limites da normalidade e 0,17% apresentaram resultados referentes à HSIL e nenhum resultado de CA.(21)
Em um Serviço de Saúde Pública do município de Santa Rosa, RS, no ano de 2007, foi realizado um estudo com 5.524 mulheres; destas, 1,43% (79/5.524) apresentaram citologias atípicas e 0,14% foram definidas como HSIL.(22) Esses resultados foram similares aos encontrados no presente estudo.
Um estudo descritivo realizado na Faculdade de Farmácia da Universidade Federal de Goiás (UFG), em 12.208 mulheres, foram encontrados resultados de lesões de média gravidade ASC-H/HSIL em 2,43% dos esfregaços analisados. Já as lesões mais graves AGC/adenocarcinoma in situ totalizaram 0,20%, e as lesões gravíssimas CA/ adenocarcinoma invasor não obtiveram resultados.(23)
Em relação às mulheres com resultados citopatológicos classificados como ASC-H/HSIL, 127 (42,76%) repetiram o exame citopatológico desnecessariamente, uma vez que todas deveriam ter sido encaminhadas imediatamente para o exame colposcópico. Essa conduta acarretou atraso na confirmação do diagnóstico e, consequentemente, do tratamento, de acordo com o preconizado pelo MS, além de gastos desnecessários com a realização da citopatologia de seguimento.(23)
Silva (2012), no município de Moreno, PE, por meio de consultas ao banco de dados do Departamento de Informática do SUS-DATASUS e de Informações de Controle do Câncer do Colo de Útero (SISCOLO/versão 4.0), no período de janeiro de 2010 a janeiro de 2011, observou que dos 5.548 exames satisfatórios, o número de citologias negativas para malignidade foi de 99,10%; 0,90% casos tiveram citologia alterada, sendo que, destes, cinco foram diagnosticados como HSIL e dois com lesão de alto grau não podendo excluir microinvasão.(24)
Outro estudo realizado na cidade de Anápolis, no período de julho de 2008 a julho de 2009, com 4.821 mulheres atendidas pela Unidade de Ações e Saúde de Mulheres e do Adolescente, encontrou cem casos de citologias com diagnósticos alterados. Do total geral, 18 amostras foram classificadas como HSIL, representando 0,3% e 0,06% de CA.(25)
Os dados encontrados na mesma cidade após cinco anos indicaram aumento na incidência de lesões graves, bem como aumento das amostras classificadas como insatisfatórias. A utilização de diferentes técnicas na preparação das lâminas do exame de Papanicolaou e a utilização de diferentes instrumentos para a coleta do esfregaço podem gerar fatores de confusão, que repercutirão na sensibilidade e especificidade do exame. Portanto, a coleta do esfregaço, fixação, coloração e manipulação laboratorial, bem como a competência do examinador, podem influenciar no resultado do laudo, e, consequentemente, na conduta a ser tomada.(26)
Buffon et al.(27) analisaram lesões intraepiteliais escamosas em 11.077 exames citológicos realizados em um laboratório privado de Porto Alegre, sendo que 97,21% foram citologias negativas para malignidade e 2,79% apresentaram diagnósticos alterados. Em relação aos casos alterados deste estudo, 0,17% foram casos de HSIL e não houve carcinoma de células escamosas.
Vale et al.(13) observaram que, ao longo de sete anos, cerca de 64% dos exames foram considerados em excesso por não seguirem as normas recomendadas. Portanto, é preciso diminuir o número de procedimentos em excesso e aperfeiçoar os recursos disponíveis, porém isso não significa redução do número de coletas do exame citopatológico, mas sim o desenvolvimento de estratégias para que as mulheres com maior risco de desenvolverem câncer e as que têm pouca frequência de realização de exames de prevenção tenham acesso ao sistema.
Sabe-se que a prevalência das lesões precursoras do câncer do colo uterino varia com a idade da mulher, sua história natural e, também, com o resultado da intervenção das ações preventivas. Portanto, informações sobre a variação das taxas de prevalência destas lesões são importantes para o planejamento de ações preventivas e para servir de base na avaliação dos seguintes rastreamentos do câncer do colo uterino.(28)
Conclusão
No presente estudo, os resultados de HSIL e CA foram menores que o esperado pelo MS – 0,025% e 0,02% dos exames citopatológicos considerados satisfatórios e em 0,95% e 0,75% dos exames alterados. Vários fatores podem estar relacionados aos resultados. Deste modo, o estudo reforça a importância da prevenção do câncer do colo do útero e a esquematização de programas de rastreamento organizados para a população estudada.
Abstract
Objective: The cervical cancer of the uterus develops from precursor lesions, which have the potential to progress if not detected and treated early. The World Health Organization recommends the development of the disease control programs through preventive measures such as cytological examination. The aim of this study was to analyze the prevalence of severe atypia rates as high grade squamous intraepithelial lesions (HSIL) and carcinoma (CA). Methods: Within a year were raised cytologic reports of uterine cervix by Papanicolaou method of patients attended by SUS in the city of Anapolis-GO, using public domain data contained in SISCOLO. Results: The results showed that the overall prevalence of satisfactory samples was 99.5% (17493/17573). Of these, 0.2% (30/17493) presented results of severe atypia. Among the positive diagnosis of serious injury showed 0.17% prevalence, and 0.13% of HSIL and 0.04% Ca. The severe atypia rate was found to be 1,715 to 1,000 diagnoses (95% CI 1.178 to 2.417). The results understate the rate expected by the Ministry of Health (more than 0,4%). These data may reflect the influence of factors that affect the traceability of cervical cancer. Conclusion: The severe atypia rate was found to be 1,715 to 1000 diagnoses (95% CI 1.178 to 2.417). The results understate the rate expected by the Ministry of Health (more than 0,4%). These data may reflect the influence of factors that affect the traceability of cervical cancer.
Keywords
Uterine cervix; Neoplasms; Prevalence
REFERÊNCIAS
- Brasil. Ministério da Saúde. Instituto Nacional de Câncer José Alencar Gomes da Silva. Coordenação de Prevenção e Vigilância [Internet]. Estimativa 2014: incidência de câncer no Brasil. Rio de Janeiro (RJ): INCA; 2014. [Citado 2014 jan 28]. Disponível em: http://www.inca.gov.br/estimativa/2014/
- Parkin DM, Bray F, Ferlay J, Pisani P. Global cancer statistics, 2002. CA Cancer J Clin. 2005 Mar-Apr;55(2):74-108.
- Etlinger D. Exame de Papanicolaou: A qualidade começa no atendimento a paciente. Laes & Haes, São Paulo. 2009;178(30):112-20.
- Sasieni P, Castanon A, Cuzick J. Effectiveness of cervical screening with age: population based case-control study of prospectively recorded data. BMJ. 2009 Jul 28;339:b2968. Erratum in BMJ. 2009;339:b3115.
- de Sanjose S, Quint WG, Alemany L, Geraets DT, Klaustermeier JE, Lloveras B, et al; Retrospective International Survey and HPV Time Trends Study Group. Human papillomavirus genotype attribution in invasive cervical câncer: a retrospective cross-sectional worldwide study. Lancet Oncol. 2010 Nov;11(11):1048-56.
- Bernard HU, Burk RD, Chen Z, van Doorslaer K, zur Hausen H, de Villiers EM. Classification of papillomavíruses (PVs) based on 189 PV types and proposal of taxonomic amendments. Virology. 2010 May 25;401(1):70-9.
- Hedrick-Ellenson L, et al. The female genital tract. In: Kumar V, Abbas AK, Fausto N, editors. Robbins and Cotran Pathologic Basis of Disease. Eighth ed. Pennsylvania: Elsevier Saunders; 2010:1019.
- Centers for Disease Control and Prevention. What Can I Do to Reduce My Risk? Available from: http://www.cdc.gov/cancer/cervical/basic_info/prevention.htm. Acesso em: 16/08/2013 Hora: 18:27
- Arbyn M, Anttila A, Jordan J, Ronco G, Schenck U, Segnan N, et al. European Guidelines for Quality Assurance in Cervical Cancer Screening. Second ed. Ann Oncol. 2010 Mar;21(3):448-58.
- Jensen OM, Parkin DM, MacLennan R, Muir CS, Skeet RG (editors). Cancer registration: principles and methods. IARC Sci Publ. 1991;(95):108-25. [27/08/2014]. Available at: http:/www.iarc.fr/en/publications/pdfs-online/epi/sp95/ SP95.pdf.IARC
- Nomenclatura brasileira para laudos cervicais e condutas preconizadas. Recomendações para profissionais de saúde. Rev Bras Ginecol Obstet.[Internet]. 2006 Aug;28(8):486-504. Available from: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0100-72032006000800008&lng=en.
- Girianelli VR, ThulerI LCS, Silva GA. Qualidade do sistema de informação do câncer do colo do útero no estado do Rio de Janeiro. Rev Saúde Pública 2009;43(4):580-8.
- Vale DBAP, Morais SS, Pimenta AL, Zeferino LC. Avaliação do rastreamento do câncer do colo do útero na Estratégia Saúde da Família no Município de Amparo, São Paulo, Brasil. Cad Saúde Pública. 2010;26(2):383-90.
- Gutiérrez-Xicoténcatl L, Plett-Torres T, Madrid-González CL, Madrid-Marina, V (2009). Molecular diagnosis of human papillomavirus in the development of cervical cancer. Salud Pública de México, 51(Supl. 3), s479-s488. Disponível em: www.scielosp.org/pdf/spm/v51s3/a14v51s3.pdf.
- Brasil. Ministério da Saúde. Sistema de Informação do câncer do colo do útero e Sistema de Informação do câncer de mama. Disponível em http://w3.datasus.gov.br/siscam/index.php?area=0401.
- IBGE. Instituto Brasileiro de Geografia e Estatística. Censo Demográfico 2010.
- Laverty CR, Farnsworth A, Thurloe J, Bowditch R. The reliability of a cytological prediction of cervical adenocarcinoma in situ. Aust N Z J Obstet Gynaecol. 1988 Nov;28(4):307-12.
- Kinney WK, Manos MM, Hurley LB, Ransley JE Where’s the high-grade cervical neoplasia? The importance of minimally abnormal Papanicolaou diagnoses. Obstet Gynecol. 1998 Jun;91(6):973-6.
- Massad LS, Collins YC, Meyer PM. Biopsy correlates of abnormal cervical cytology classified using the Bethesda system. Gynecol Oncol. 2001 Sep;82(3):516-22.
- Arcoverde LC. Prevalência das lesões precursoras de câncer de colo uterino nas adolescentes e jovens da Amazônia. Programa de mestrado profissional em ciências da saúde. Boa Vista – RR 2013.
- Ribeiro MB. Avaliação de lesões intraepiteliais escamosas em exames citológicos realizados em um laboratório na cidade de Ubá, MG. Disponível em www.posgraduacaoredentor.com.br/hide/path_img/conteudo_54246951d0da5. pdf
- Saldanha RO, Vargas VRA. Caracterização dos exames de Papanicolaou no Serviço de Saúde Pública do município de Santa Rosa, RS. Rev Bras. Farm. 2008;89(4):342-46.
- Araújo ES, Barbosa FM, Ázara CZS, Ferreira TXAM, Tavares SBN, Amaral RG. Avaliação do seguimento de mulheres com exames citopatológicos alterados de acordo com as condutas preconizadas pelo Ministério da Saúde do Brasil em Goiânia, Goiás. Revista Brasileira de Cancerologia 2014;60(1): 7-13.
- Silva Anderson Philipe Cavalcante. Frequência de lesões pré-cancerosas e malignas no colo do útero de mulheres assistidas no município de Moreno-PE. Monografia apresentada à Universidade Paulista e ao Centro de Capacitação Educacional como exigência do Curso de Pós-graduação Lato Sensu em Citologia. Recife, 2012.
- Fonseca KCLE, Silveira LVPC, Pacheco JBP, et al. Prevalência das neoplasias intraepiteliais cervicais em mulheres atendidas pela Unidade de Ação e Saúde da Mulher do Adolescente da Cidade de Anápolis, Go. Anuário da Produção de Iniciação Científica Discente. 2011;13(17):151-163.
- Américo CF, Chagas ACMA, Lopes EM, Dias LMB, Lima TM, Moura ERF. Análise da influência do acondicionamento diferenciado de lâminas para colpocitologia no resultado laboratorial. Texto Contexto Enferm, Florianópolis, 2010 Abr-Jun;19(2):343-50.
- Buffon A, Civa M, Matos VF. Avaliação de lesões intraepiteliais escamosas e microbiologia em exames citológicos realizados em um laboratório de Porto Alegre, RS. RBAC. v. 38, n. 2, p. 83-85. 2006.
- D’Ottaviano-Morelli MGL, Zeferino LC, Cecatti JG, Terrabuio DR, Matinez EZ. Prevalence of cervical intraepithelial neoplasia and invasive carcinoma, based on cytological screening in the region of Campinas, São Paulo, Brazil. Cad Saúde Pública. 2004;20(1):153-9.
Correspondência
Kelly Deyse Segati
Laboratório de Análises Clínicas da UniEvangélica – Bloco D
Av. Universitária Km. 3,5 – Cidade Universitária
75083-515 – Anápolis, GO
