Perfil clínico-epidemiológico da Leishmaniose Tegumentar Americana no ano de 2017 em Rio Branco – Acre
Clinical-epidemiological profile of American Cutaneous Leishmaniasis in the year 2017 in Rio Branco – Acre
Maykon Mendonça de Lima Azevedo1, Alessandre Gomes de Lima1
1 UFAC – Universidade Federal do Acre, Curso de Medicina. Rio Branco, AC, Brasil.
Recebido em 16/01/2023
Aprovado em 06/04/2023
DOI: 10.21877/2448-3877.202300098
INTRODUÇÃO
A leishmaniose tegumentar americana (LTA) é reconhecida como a sexta doença infecciosa mais importante do mundo, encontrada em quase todos os continentes, exceto na Oceania.(1) A LTA apresenta alta prevalência e extensa distribuição geográfica, vista como um problema de saúde pública e superada no Brasil apenas pela malária dentre as protozoonoses transmitidas por vetores.(2)
A LTA é considerada uma moléstia zoonótica, não contagiosa, produzida por diversas espécies de protozoários intracelulares do gênero Leishmania, transmitida por vetores denominados flebotomíneos, pertencentes à ordem Diptera, família Psychodidae, subfamília Phlebotominae, gênero Lutzomyia, conhecidos popularmente como mosquito palha, tatuquira, cangalhinha, birigui, mulambinho, catuqui, entre outros.(3)
No Brasil, identificam-se sete espécies do protozoário Leishmania determinantes na doença humana, sendo três principais: L. (V.) braziliensis, L. (V.) guyanensis e L. (L.) amazonensis e as espécies L. (V.) lainsoni, L. (V.) naiffi, L. (V.) lindenberg e L. (V.) shawi em estados das regiões Norte e Nordeste.(1)
Os protozoários do gênero Leishmania são obrigatoriamente parasitas intracelulares, os quais infectam em sua maioria as células de Langerhans da pele, os macrófagos existentes na mucosa orofaríngea e também os presentes no sistema fagocitário mononuclear,(3) caracterizando-se, assim, o acometimento e desenvolvimento da forma tegumentar da doença, ou seja, nas formas cutânea e mucosa.
O aspecto clássico da lesão é caracterizado por uma úlcera arredondada de bordas emolduradas, fundo granuloso e presença de fibrina, podendo também apresentar uma área eritematosa perilesional.
Em sua quase totalidade, o diagnóstico definitivo de LTA é laboratorial, podendo ser utilizada biópsia de lesão, teste molecular e, o mais comum, a pesquisa do parasita em raspado de lesão, para tal fim.
No Brasil, em 2017, foram diagnosticados 18.185 novos casos de LTA, sendo a Região Norte a área de maior incidência.(4)
A LTA é elencada como uma das doenças endêmicas infectoparasitárias de principal magnitude em saúde pública mundial.(5) No Brasil, a Região Norte tem demonstrado grande importância nacional na quantificação do número de casos diagnosticados todos os anos, ademais, tendo o município de Rio Branco, no Acre, contribuído com taxas de detecção mais elevadas desde o ano de 2012.(6) Portanto, torna-se de extrema importância analisar os casos registrados e provenientes exclusivamente no referido município no ano de 2017, para atualização dos dados, assim como informação médica e populacional.
O objetivo deste estudo foi fazer um levantamento dos casos diagnosticados, notificados e provenientes exclusivamente da cidade de Rio Branco – Acre, no ano de 2017, traçando o perfil clínico-epidemiológico observado.
MATERIAL E MÉTODOS
Estudo descritivo e retrospectivo, com levantamento de dados obtidos na plataforma Tabnet do DATASUS que é alimentada pelo Sistema Nacional de Agravos de Notificação – SINAN. Foram incluídos todos os casos notificados e provenientes exclusivamente da cidade de Rio Branco – Acre, no período correspondente ao ano de 2017.
Analisaram-se os dados referentes à faixa etária, a gênero, à raça/cor e ao critério de confirmação. A forma clínica foi definida em cutânea (FC) e mucosa (FM), seguindo a literatura.(6) Considerou-se também a análise dos casos novos e as recidivas.
Os dados contínuos foram descritos, apresentados e tabelados em frequências e percentuais, utilizando para isso gráficos e tabelas originários no programa Excel – versão 2016.
ÉTICA
O estudo usou exclusivamente dados secundários, não nominais, em conformidade com o Decreto n° 7.724 de 16 de maio de 2012, que dispõe sobre o acesso a informações, e a Resolução n° 510 de 7 de abril de 2016, que dispõe sobre as normas aplicáveis a pesquisas. Por esse motivo, a referida pesquisa não necessitou de liberação de Comitê de Ética e Pesquisa para a sua realização, uma vez que os dados não dispõem das informações dos envolvidos com a pesquisa.
RESULTADOS
No período de 2017, foram registrados 1.010 casos de LTA no estado do Acre, sendo que, destes, 236 casos (23,3%) foram notificados na cidade de Rio Branco – Acre. Do total de notificações ocorridas na referida cidade, 191 casos (80,9%) eram provenientes da mesma, sendo 185 casos (97%) correspondendo a casos novos e 3% às recidivas.
Na Tabela 1, dentre as características basais mais relevantes da amostra, entendeu-se que o gênero masculino foi o mais acometido, com 76,9% dos casos. A raça/cor considerada parda foi a mais frequente, com 64,9%; os pacientes com idade inferior a 60 anos foram os mais envolvidos (98%) e, destes, 37,1% foram mais incidentes na faixa etária compreendida entre 20 e 39 anos.
De todos os 191 casos diagnosticados, 1% dos casos (2) obteve mudança de diagnóstico no decorrer do acompanhamento, sendo o critério de confirmação clínico-laboratorial o mais utilizado (95,8%) em toda a amostra. Entretanto, o critério clínico-epidemiológico ainda foi utilizado em 4,2% dos casos.
Em todo o ano de 2017, o maior número de casos registrados ocorreu no mês de outubro (16%), seguido pelo mês de março com 14% dos casos. Os meses com menores acometimentos foram o de fevereiro e dezembro, com 4,7% e 2%, respectivamente, apresentados na Figura 1.
A forma clínica de maior acometimento foi a cutânea, com 93,7% dos casos, versus 6,3% na forma mucosa. Dos pacientes com acometimento cutâneo, 94% foram de casos novos. Nas recidivas, 83% dos casos corresponderam à forma cutânea (Figura 2).
Na Tabela 2, com o acompanhamento dos casos, obteve-se o registro de cura em 98,43% deles. Não se obteve óbito como causa base o LTA, porém 1 paciente acometido por LTA foi a óbito por outras causas.
Tabela 1
Características basais dos casos notificados e diagnosticados na cidade de Rio Branco – AC, no ano de 2017.
| Característica | n (%) (n total = 191) |
| Gênero | |
| Masculino
Feminino |
147 (76,9)
44 (23,1) |
| Raça | |
| Parda
Branca Negra Amarela Indígena Não informado |
124 (64,9)
18 (9,4) 1 (0,5) 1 (0,5) 0 (0) 47 (24,7) |
| Idade | |
| < 60 anos
20-39 anos > 60 anos |
187 (98)
71 (37,1) 4 (2) |
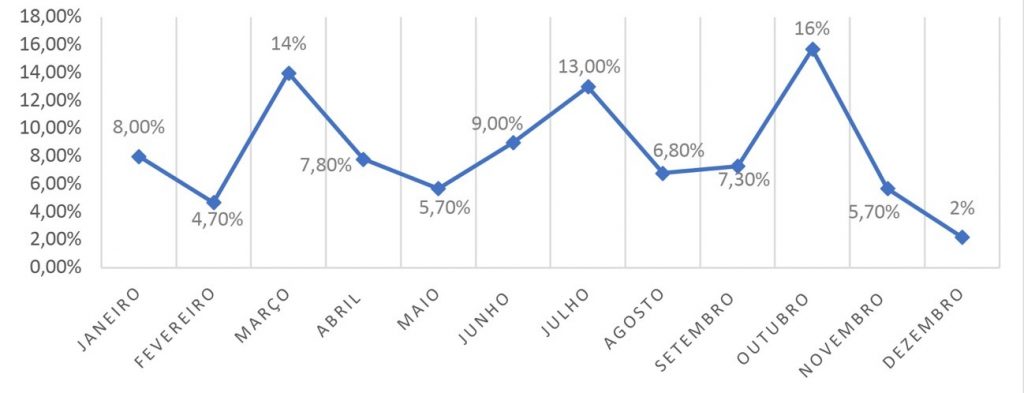
Figura 1
Registro da frequência de notificações nos meses de 2017.
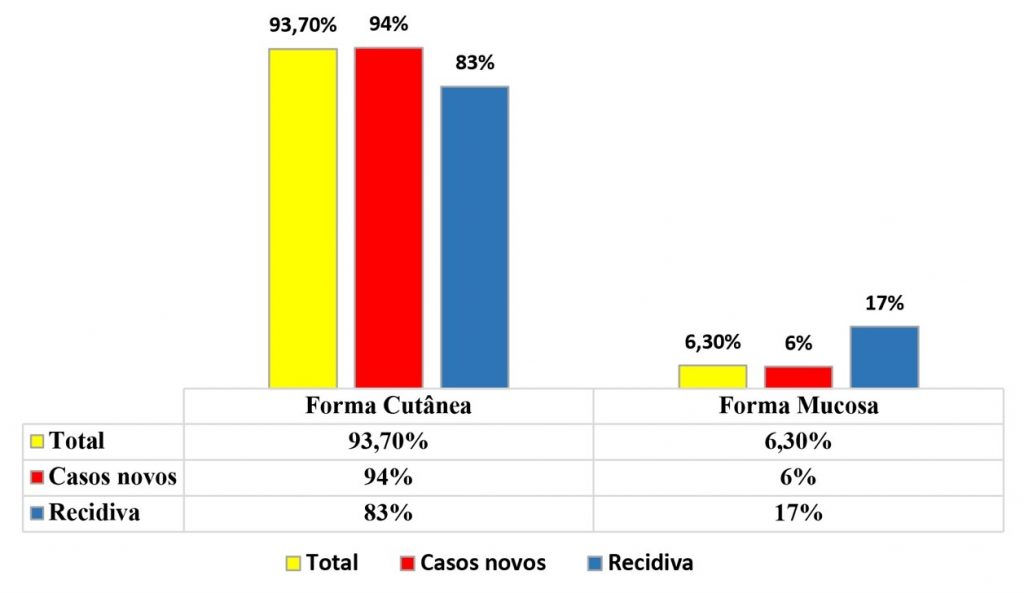
Figura 2
Formas de acometimento da LTA.
Tabela 2
Evolução dos casos notificados de LTA na cidade de Rio Branco – AC, no ano de 2017.
| Evolução do caso | n (%) (n total=191) |
| Cura | 188 (98,43) |
| Abandono | 0 (0) |
| Óbito por LTA* | 0 (0) |
| Óbito por outra causa | 1 (0,52) |
| Transferência | 0 (0) |
| Mudança de diagnóstico | 2 (1,05) |
*LTA: Leishmaniose tegumentar americana.
DISCUSSÃO
A distribuição de casos de LTA no estado do Acre apresentou variação importante em número, uma vez que no período avaliado, de todos os casos notificados no Acre, somente 23,3% ocorreram na capital do estado, cidade de Rio Branco. Fato este justificado pela grande densidade vegetal nas regiões externas à capital acreana, as quais têm todos os elementos disponíveis para a manutenção do vetor, dado o seu habitat natural;(7) prevalecendo, dessa forma, o maior número de notificações em áreas distintas a capital.
Entretanto, analisando-se que de todos os casos notificados, na capital do estado, 80% são provenientes exclusivamente da presente cidade, e sendo a cidade de Rio Branco o local mais urbanizado do estado, pode-se considerar uma frequência elevada de casos. Acontecimento este que pode ser semelhante ao ocorrido no estado do Paraná, com a probabilidade de transmissão domiciliar e peridomiciliar,(20, 21) fato de igual natureza que pode estar ocorrendo na cidade de Rio Branco – AC.
Sabe-se que com as constantes alterações ambientais resultantes de processos de desmatamento e urbanização, algumas espécies de flebotomíneos silvestres se estabelecem em habitações humanas, e em abrigos de animais em torno das casas,(8) valendo ressaltar que a capacidade dos insetos flebotomíneos de alterarem seus hábitos alimentares de acordo com a disponibilidade de hospedeiros, o que demonstra seu processo de adaptação ao ambiente antrópico.(8)
Diante das notificações descritas nas frequências mensais de casos de LTA, constatou-se que há sazonalidade visível durante o ano, na ocorrência da doença, sendo os meses de outubro e março os mais acometidos. De acordo com uma pesquisa publicada no ano de 2005, existe a predominância do vetor em ambiente de clima quente e úmido, declividade, fontes de alimentos e outros parâmetros ecológicos que determinam a distribuição e a possível ocorrência do ciclo da doença.(9)
Nessa análise, não surpreendentemente, o gênero masculino foi o mais acometido, com 76,9% dos casos, resultado similar encontrado em diversos estudos,(7,10,11) inclusive em concordância com a média brasileira de 74%(12) dos acometidos serem homens. Entende-se que a LTA não tem predileção por gênero, no entanto este achado está, indiscutivelmente, associado ao fato de os homens serem mais expostos ao risco nas suas atividades laborais.(13)
Em consonância com distintas análises,(10,12) a raça/cor predominante foi a parda (64,9%), fato justificado por alguns autores(13) devido ao elevado percentual da cor parda na região Norte do país, em conformidade com os dados demográficos brasileiros.(14)
Ao dicotomizar-se as idades em grupos, o primeiro com idade inferior a 60 anos e o segundo com idade superior a 60 anos, os menores de 60 anos apresentaram elevado acometimento, com 98% dos casos notificados, e ao analisar mais estreitamente, a faixa etária compreendida entre 20 a 39 anos foi ainda mais frequente (37,1%), seguindo o padrão de anos anteriores para o mesmo local(15) e também diversos estados,(16,7,11) demonstrando a abrangência da doença nos indivíduos adultos e ativos economicamente.(17)
De todos os indivíduos acometidos pela LTA no período da pesquisa, 94% desenvolveram a forma cutânea, corroborando com outros estudos em diversas regiões do país(7,10,11,18,19) e inclusive no próprio estado do Acre em anos anteriores, que apresentaram LTA na forma cutânea, em torno de 87% dos casos.(15)
A frequência supracitada pode ser associada ao aumento no diagnóstico precoce da doença em resposta às melhorias no sistema de vigilância em saúde,(17) como também pela da presença dos insetos do gênero Lutzomyia (vetores responsáveis pela transmissão da forma cutânea) na região urbana de Rio Branco, como descrito em uma pesquisa executada no ano de 2014,(20) que capturaram importantes e distintas espécies na área central da mesma.(20)
Quanto às características clínicas disponíveis no DATASUS, o critério de confirmação para o diagnóstico da doença mais utilizado foi o clínico-laboratorial com 95,8%, e 4,2% diagnosticado pelo método clínico-epidemiológico. Admite-se que para o diagnóstico definitivo da leishmaniose é fundamental o encontro do parasita nas análises laboratoriais o que, concatenado aos dados clínicos-epidemiológicos, assegura a autenticidade do diagnóstico.(15)
Diversas medidas e práticas adotadas pela população residente de áreas endêmicas da LTA contribuem para a redução dos casos da doença. Conforme indicado por Santos e colaboradores,(22) dentro da população estudada, 100% dos entrevistados demonstraram ser adeptos à utilização de mosquiteiros banhados com inseticida, além de quase 95% permitirem a aplicação domiciliar com inseticida. Ademais, cerca de 40% utilizam práticas preventivas coletivas, como a fumigação realizada com produtos de farinha, cupinzeiros e/ou fezes de animais.(22) Unido a isso, de todos os casos notificados, em quase totalidade deles (98,5%), foi registrada alta taxa de cura da doença atrelada à conscientização populacional quanto à importância do tratamento médico bem como a confiança nele, contribuindo para a redução da incidência da LTA.(23)
Seguindo ainda nas características clínicas, e supondo que a maioria dos pacientes foi tratada com o esquema de primeira linha (Antimoniato de meglumina -Sb5+), visto que tal informação não consta nos dados no DATASUS, observaram-se elevadas taxas de cura com o tratamento proposto. Ainda podemos extrair, com o levantamento de dados, que somente 3% dos casos eram a forma de recidiva de LTA, demonstrando-se a importância de se realizar a notificação correta dos casos. Além disso, conforme afirmado por alguns autores,(24) mesmo o tratamento administrado de forma adequada, a ocorrência de recidivas não pode ser descartada, pois em 2% dos casos tratados e em média de 10% nos casos que não foram tratados ela pode vir a ocorrer.
A LTA apresenta baixa mortalidade,(23) o que justifica não ter sido notificado nenhum caso no qual o acompanhamento tenha sido finalizado devido o paciente ter ido a óbito em consequência da doença. Entretanto, 2 casos foram relatados como óbito por outras causas.
CONCLUSÃO
Observou-se que em todos os casos de LTA notificados na cidade de Rio Branco, a maioria provinha exclusivamente de Rio Branco – AC, sendo o mês de outubro o mais envolvido. Os indivíduos mais acometidos pela doença foram os do gênero masculino, na faixa etária de 20 a 39 anos e da cor parda. A forma mais incidente da LTA foi a cutânea. Quase a totalidade dos casos notificados foi curada. Espera-se ter demonstrado a importância da notificação de investigação, diagnóstico precoce e tratamento eficaz para reduzir sequelas, assim como no sentido de contribuir para a prevenção e controle da doença na cidade, favorecendo inclusive a divulgação e informação dos dados no meio acadêmico, servindo igualmente para a formulação de políticas públicas de saúde.
REFERÊNCIAS
- BRASIL. Ministério da Saúde. Secretaria de Vigilância em Saúde. Departamento de Vigilância das Doenças Transmissíveis. Manual de vigilância da leishmaniose – Brasília: Ministério da Saúde, 2017. 189 p. Disponível em: http://bvsms.saude.gov.br/bvs/publicacoes/manual_vigilancia_leishmaniose_tegumentar.pdf. Acesso em: 20 de out 2019.
- Silva LMR da, Cunha PR. A urbanização da leishmaniose tegumentar americana no município de Campinas – São Paulo (SP) e região: magnitude do problema e desafios. An Bras Dermatol. 2007 Dez;82(6):515-9. doi: 10.1590/S0365-05962007000600003.
- Herwaldt BL. Leishmaniasis. Lancet. 1999 Out;354(9185):1191-9. doi: 10.1016/S0140-6736(98)10178-2.
- DATASUS. tabnet.datasus.gov.br/tabnet/tabnet.htm. Disponível em: http://tabnet.datasus.gov.br/cgi/deftohtm.exe?sinannet/cnv/ltaac.def. Acesso em: 15 de out 2019.
- Cardim MFM, Rodas LAC, Dibo MR, Guirado MM, Oliveira AM, Chiaravalloti Neto F. Introdução e expansão da Leishmaniose visceral americana em humanos no estado de São Paulo, 1999-2011. Rev Saúde Pública. 2013 Ago;47(4):691-700. doi: 10.1590/S0034-8910.2013047004454.
- Oliart-Guzmán H, Camargo Martins A, Silva Mantovani SA, Braña AM, Delfino BM, Moraes Pereira T, et al. Características Epidemiológicas da Leishmaniose Tegumentar Americana na Fronteira Amazônica: Estudo Retrospectivo em Assis Brasil, Acre. Rev Patol Trop. 2013 Jul;42(2):187-200. doi: 10.5216/rpt.v42i2.25522.
- Pezente LG, Benedetti MSG. Perfil Epidemiológico da Leishmaniose Tegumentar Americana no Estado de Roraima, Amazônia, Brasil, entre 2007 e 2016. Braz. J. Hea. Rev. 2019 Mar;2(3):1734-42. Disponível em: https://ojs.brazilianjournals.com.br/ojs/index.php/BJHR/article/view/1458. Acesso em: 16 de out 2019.
- Gontijo B, Carvalho M de LR de. Leishmaniose Tegumentar Americana. Rev Soc Bras Med Trop. 2003 Jan;36(1):71-80. doi: 10.1590/S0037-86822003000100011.
- Lemos JC, Lima S do C. Leishmaniose tegumentar americana: flebotomíneos em área de transmissão no Município de Uberlândia, MG. Rev Soc Bras Med Trop. 2005 Fev;38(1):22-6. doi: 10.1590/S0037-86822005000100005.
- Campos SS, Campos FS, Gois GC, Silva TS. Perfil epidemiológico dos pacientes com leishmaniose tegumentar americana no município de Ilhéus – Bahia. Semin Ciências Biológicas e da Saúde. 2017 Dez;38(2):155-64. doi: 10.5433/1679-0367.2017v38n2p155.
- Nasser N, Will E. Perfil Epidemiológico da Leishmaniose Tegumentar Americana no Município de Blumenau – SC. Arq Catarin Med. 2017 Set;46(3):28-3. Disponível em: https://revista.acm.org.br/index.php/arquivos/article/view/97. Acesso em: 12 de out 2019.
- Ministério da Saúde. Secretaria de Vigilância em Saúde (Brasil). 2009. Departamento de Vigilância Epidemiológica. Guia de vigilância epidemiológica. Disponível em: https://bvsms.saude.gov.br/bvs/publicacoes/guia_vigilancia_epidemiologica_7ed.pdf. Acesso em: 15 de out 2019.
- Chagas AC, Pessoa FAC, Medeiros JF de, Py-Daniel V, Mesquita ÉC, Balestrassi DA. Leishmaniose Tegumentar Americana (LTA) em uma vila de exploração de minérios – Pitinga, município de Presidente Figueiredo, Amazonas, Brasil. Rev Bras Epidemiol. 2006 Jun;9(2):186-92. doi: 10.1590/S1415-790X2006000200005.
- Valadão CD de S, Barcelos IB, Góis RV, Alves HN dos S, Pereira GCA. Estudo da ocorrência de leishmaniose tegumentar americana no município de Ji – Paraná/RO, 2005-2015. Braz. J. Surg. Clin. Res. 2016 Set;16(3):62-6. Disponível em: https://www.mastereditora.com.br/periodico/20161104_072424.pdf. Acesso em: 05 de nov 2019.
- Almeida SCB de, Leite IS, Cardoso C de O. Leishmaniose Tegumentar americana: perfil epidemiológico no Município de Rio Branco – Acre (2007-2015). South. Am. J. Bas. Edu. Tec. Technol. 2018 Maio;5(1). Disponível em: https://periodicos.ufac.br/index.php/SAJEBTT/article/view/1662. Acesso em: 18 de out 2019.
- Rocha TJM, Barbosa ACA, Santana EPC, Calheiros CML. Aspectos epidemiológicos dos casos humanos confirmados de leishmaniose tegumentar americana no Estado de Alagoas, Brasil. Rev Pan-Amazônica Saúde. 2015 Dez;6(4):49-54. doi: 10.5123/S2176-62232015000400007.
- Perfil TAS. Perfil Epidemiológico dos Casos Notificados de Leishmaniose Tegumentar Americana no Município de Igarassu/PE no Período de 2008 a 2010. Recife [Especialização em Saúde Pública] – Departamento de Saúde Coletiva, Centro de Pesquisas Aggeu Magalhães, Fundação Oswaldo Cruz; 2011. Acesso em: 10 de out 2019.
- Guerra JADO, Ribeiro JAS, Coelho LI de AR da C, Barbosa M das GV, Paes MG. Epidemiologia da leishmaniose tegumentar na Comunidade São João, Manaus, Amazonas, Brasil. Cad Saúde Pública. 2006 Nov;22(11):2319–27. doi: 10.1590/S0102-311X2006001100006.
- Name RQ, Borges KT, Nogueira LSC, Sampaio JHD, Tauil PL, Sampaio RNR. Estudo clínico, epidemiológico e terapêutico de 402 pacientes com leishmaniose tegumentar americana atendidos no Hospital Universitário de Brasília, DF, Brasil. An Bras Dermatol. 2005 Jun;80(3):249-54. doi: 10.1590/S0365-05962005000300004.
- Araújo-Pereira T, Fuzari AA, Filho JDA, Pita-Pereira D, Britto C, Brazil RP. Sand fly fauna (Diptera: Psychodidae: Phlebotominae) in an area of leishmaniasis transmission in the municipality of Rio Branco, state of Acre, Brazil. Parasit Vectors. 2014 Dez;7(1):360. doi: 10.1186/1756-3305-7-360.
- Monteiro WM, Neitzke HC, Lonardoni MVC, Silveira TGV, Ferreira MEMC, Teodoro U. Distribuição geográfica e características epidemiológicas da leishmaniose tegumentar americana em áreas de colonização antiga do Estado do Paraná, Sul do Brasil. Cad Saude Publica. 2008 Jun;24(6):1291-303. doi: 10.1590/S0102-311X2008000600010.
- Santos JB, Lauand L, Souza GS, Macedo VO. Socioeconomic factors and attitudes towards household prevention of American cutaneous leishmaniasis in an endemic area in southern Bahia, Brazil. Cad Saúde Pública. 2000 set;16(3). doi: https://doi.org/10.1590/S0102-311X2000000300018.
- Rutledge LC, Ellenwood DA. Production of Phlebotomine Sandflies 1 on the Open Forest Floor in Panama: The Species Complement. Environ Entomol. 1975 Fev;4(1):71-7. doi: 10.1093/ee/4.1.71.
- Almeida OLS, Santos JB. Avanços no tratamento da leishmaniose tegumentar do novo mundo nos últimos dez anos: uma revisão sistemática da literatura. An Bras Dermatol. 2011 Jun;86(3):497-506. doi: 10.1590/S0365-05962011000300012.
Correspondência
Maykon Mendonça de Lima Azevedo
E-mail: [email protected]
