Perfil e prevalência de resistência aos antimicrobianos de bactérias Gram-negativas isoladas de pacientes de uma unidade de terapia intensiva
Hot dog marketed on public roads: microbiological and hygienic sanitary analysis
Fernanda Soares da Mota1
Heloísa Aquino de Oliveira1
Renata Carneiro Ferreira Souto2
1Graduanda do curso de Biomedicina da Pontifícia Universidade Católica de Goiás – Goiânia-GO, Brasil.
2Professora Doutora na Pontifícia Universidade Católica de Goiás – Goiânia-GO, Brasil.
Pontifícia Universidade Católica de Goiás – Goiânia-GO, Brasil.
Suporte financeiro: O projeto de pesquisa não obteve suporte financeiro, e os gastos foram custeados pelos próprios pesquisadores.
Recebido em 06/06/2018
Artigo aprovado em 06/11/2018
DOI: 10.21877/2448-3877.201800740
INTRODUÇÃO
O ambiente hospitalar é considerado um grande reservatório de patógenos virulentos e oportunistas, como bactérias, fungos ou vírus. Assim, o perfil das infecções que ocorrem em ambiente nosocomial se apresenta diferente daquelas adquiridas na comunidade, principalmente no que se refere à frequência, sítio de infecção e tipo de microrganismo isolado.(1)
Dentre as infecções que acometem indivíduos hospitalizados, as infecções do trato urinário, trato respiratório, corrente sanguínea e ferida operatória são aquelas que acontecem com maior frequência nesse ambiente.(2)
Considerando os principais patógenos associados às infecções nosocomiais, destacam-se as bactérias, principalmente os bacilos Gram-negativos (BGN) fermentadores, do grupo das enterobactérias, como Klebsiella pneumoniae, Escherichia coli, Enterobacter spp. e bacilos Gram-negativos não fermentadores, principalmente por Pseudomonas aeruginosa, Acinetobacter baumannii e Stenotrophomonas spp.(3,4)
Dentre as unidades hospitalares, a unidade de terapia intensiva (UTI) representa um ambiente favorável à presença desses agentes patogênicos, sendo que cerca de 30% das infecções nosocomiais ocorrem nesse local. Há vários fatores que favorecem a presença de microrganismos na UTI, como a diversidade e disseminação desses agentes ocasionadas pelo fluxo de pacientes submetidos a cirurgias, o longo tempo de internação, doença de base, uso de cateteres urinários e venosos, ventilação mecânica, estado imunológico, idade e uso de medicações imunossupressoras; com isso, os pacientes se tornam mais susceptíveis a adquirir infecções. Além disso, o tratamento empírico com antibióticos pode contribuir para uma elevada taxa de resistência aos antimicrobianos, dificultando o tratamento do paciente.(3,5)
Atualmente, a resistência bacteriana aos antimicrobianos tem se mostrado o principal problema em UTI; sendo assim, os BGN, na maioria das vezes, são os que apresentam alta resistência, gerando consequências graves pela falta de opção terapêutica para o tratamento de infecções causadas por esses microrganismos, pelo fato de já terem desenvolvido alta resistência a praticamente todos os antimicrobianos disponíveis, incluindo as penicilinas, cefalosporinas, aminoglicosídeos, tetraciclinas, fluoroquinolonas, sulfonamidas, carbapenêmicos e polimixinas.(6,7)
O uso indiscriminado e excessivo de antimicrobianos na comunidade, hospitais ou até mesmo em uso agropecuário contribui diretamente para o desenvolvimento da resistência bacteriana, elevando os custos com tratamentos além da hospitalização prolongada dos pacientes, aumentando ainda mais os índices de morbimortalidade.(8)
A resistência bacteriana aos antimicrobianos, em UTI, tem sido um dos maiores desafios enfrentados por profissionais de saúde, tornando-se um grave e sério problema de saúde pública pelo grande impacto econômico e social, sendo uma das principais causas de óbito no mundo. De acordo com a Sociedade Brasileira de Microbiologia,(9) anualmente cerca de 700 mil óbitos são ocasionados por infecções derivadas de bactérias multirresistentes e estima-se que até 2050 ocorram cerca de 10 milhões de mortes por ano.
Segundo a Organização Mundial de Saúde,(10) bactérias como A. baumannii, P. aeruginosa, K. pneumoniae e E. coli estão classificadas como prioridade crítica de resistência, destacando-se ainda a urgência para a produção de novos antibióticos, especialmente para essas bactérias.
A resistência bacteriana pode ocorrer por vários mecanismos sejam eles intrínsecos ou adquiridos. A resistência intrínseca ocorre de forma natural, como parte de um processo de evolução bacteriana. Já a resistência adquirida ocorre por meio da pressão seletiva exercida pelo uso indiscriminado de antimicrobianos, podendo ocorrer mutações genéticas, originando genes de resistência que podem ser transferidos entre as espécies bacterianas.(11)
Em meio aos mecanismos de resistência, um dos mais importantes e frequentes em bactérias Gram-negativas ocorre por meio da produção de enzimas, como as betalactamases. Estas enzimas, codificadas por cromossomos ou plasmídeos, são capazes de hidrolisar o anel betalactâmico levando à inativação de drogas betalactâmicas. Dentre as betalactamases destacam-se aquelas de espectro estendido, chamadas de ESBL (Extended-Spectrum BetaLactamase), que conferem resistência para penicilinas, cefalosporinas, monobactâmicos, carbapenêmicos, além da resistência a inibidores de betalactamases, como ácido clavulânico, sulbactam e tazobactam. Essa capacidade ocorre principalmente em cepas de Klebsiella spp., E. coli, e com menor frequência em Pseudomonas spp. Além disso, cerca de 50% dos isolados de K. pneumoniae são ESBL positivas, sendo mais frequentes em ambiente hospitalar.(11,12)
Outras betalactamases também podem ocorrer, como as carbapenemases, AmpC e metalobetalactamases, que conferem resistência aos betalactâmicos, incluindo os carbapenêmicos. Ocorrem mais frequentemente em Klebsiella spp., Enterobacter spp., Escherichia spp., Serratia spp., Citrobacter spp., Salmonella spp., Proteus spp. e Morganella spp.(13)
No entanto, o principal problema de resistência está relacionado com cepas de Acinetobacter spp., P. aeruginosa e bactérias da família Enterobacteriaceae capazes de produzir betalactamases de espectro estendido (ESBL) e cepas de K. pneumoniae produtoras de carbapenemases (KPC). A presença dessas bactérias em processos infecciosos tem elevado o índice de mortalidade, tornando-se um problema grave em diversos países, inclusive no Brasil.(14)
Assim, o objetivo deste estudo foi verificar a prevalência de infecção bacteriana por bacilos Gram-negativos e analisar o perfil de resistência aos antimicrobianos dos principais bacilos Gram-negativos isolados em pacientes internados na Unidade de Terapia Intensiva do Hospital Santa Casa de Misericórdia de Goiânia, no período de janeiro a dezembro de 2016.
MATERIAL E MÉTODOS
Este foi um estudo descritivo do tipo retrospectivo, realizado a partir da análise de dados contidos em 222 prontuários de pacientes internados na Unidade de Terapia Intensiva do Hospital Santa Casa de Misericórdia de Goiânia, no período de janeiro a dezembro de 2016, sendo que, deste total de pacientes, foram obtidas 245 amostras biológicas.
Para a coleta de dados foram consideradas as seguintes variáveis: data de coleta da amostra biológica, número de prontuário, idade do paciente, sexo, tipo da amostra biológica, microrganismos isolados e identificados e resultado do antibiograma.
No hospital de estudo, a identificação dos microrganismos nas amostras clínicas e teste de suscetibilidade aos antimicrobianos ocorre por método automatizado Vitek-2®, e os resultados são liberados seguindo o recomendado pelo Clinical and Laboratory Standards Institute (CLSI).
Para facilitar a análise dos dados em relação aos sítios de infecção, para as amostras descritas como secreções foram incluídas secreções de dreno, ferida operatória e sítio cirúrgico, em relação às descritas como swab, foram consideradas aquelas de origem anal, axilar, nasal, oral, orofaringe, óstio, ósseo, retal, úlcera e de ferida operatória.
Como critérios de inclusão foram considerados para a análise todos os prontuários que apresentaram cultura positiva para bacilos Gram-negativos e que realizaram o teste de susceptibilidade aos antimicrobianos.
Foram excluídos do estudo os prontuários que apresentaram falha ou mesmo ausência de informações, como por exemplo, a não descrição ou a descrição inadequada da coleta de amostra biológica. Além disso, foram desconsiderados os prontuários onde os microrganismos isolados e identificados eram Gram-positivos.
Os dados foram calculados através do Programa Microsoft Excel 2013 por meio de medidas simples de estatística que posteriormente foram distribuídos em tabelas e gráficos para uma melhor análise e visualização.
Ética
Este estudo foi aprovado pelo Comitê de Ética em Pesquisa da Pontifícia Universidade Católica de Goiás – (CEP/PUC Goiás) nº 235.376.
RESULTADOS
Dos 222 prontuários analisados, 51,8% eram do sexo feminino e 48,2% do sexo masculino. A faixa etária variou entre 1 a 94 anos, com média de idade de 59,7 anos. Considerando a faixa etária, pacientes com idade entre 60 e 79 anos foram os mais acometidos por infecções bacterianas por BGN em UTI.
Dentre as 245 amostras analisadas, foram isolados microrganismos provenientes de urocultura (49,0%; IC 95%: 42,6-55,4), hemocultura (15,1%; IC 95%: 11,0-20,3), aspirado traqueal (11,8%; IC 95%: 8,2-16,7), swabs (12,2%; IC 95%: 8,5-17,1), ponta de cateter (7,0%; IC 95%: 4,2-11,1) e secreções (4,9%; IC 95%: 2,7-8,6). (Figura 1)
Considerando os microrganismos isolados, foram identificados tanto bacilos Gram-negativos fermentadores como não fermentadores, sendo que as mais prevalentes foram K. pneumoniae (35,5%; IC95%: 29,6-41,9), seguida por E. coli (24,1%; IC95%: 19,0-30,0), A. baumannii (14,3%; IC 95%: 10,3-19,4) e P. aeruginosa (11,0%; IC 95%: 7,5-15,8). (Figura 2).
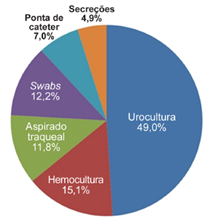
Figura 1. Distribuição das amostras biológicas coletadas em pacientes internados na UTI do Hospital Santa Casa de Misericórdia de Goiânia, no período de jan-dez/2016.
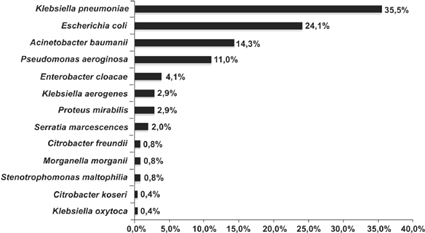
Figura 2. Prevalência dos bacilos Gram-negativos isolados a partir das 245 amostras biológicas positivas, provenientes dos pacientes internados na UTI do Hospital Santa Casa de Misericórdia de Goiânia, no período de jan-dez/2016.
Ao relacionar os BGN identificados nas amostras biológicas com a origem das mesmas, os microrganismos mais frequentes encontrados em urocultura foram E. coli (42,5%; IC 95%: 33,6-51,9) e K. pneumoniae (38,3%; IC 95%: 29,8-47,7). Para hemocultura, houve uma maior prevalência de K. pneumoniae (40,5%; IC95%: 25,2-57,9), e P. aeruginosa (27,0%; IC 95%: 14,4-44,4). Já em aspirado traqueal, essa taxa foi mais elevada para A. baumannii (37,9%; IC 95%: 21,3-57,7) e P. aeruginosa (27,6%; IC 95%: 13,4-47,5).
Em amostras de swab, os microrganismos mais prevalentes foram a K. pneumoniae, que apresentou positividade em 40,0% (IC 95%: 23,2-59,3) das amostras e A. baumannii em 23,3% (IC 95%: 10,6-42,7). Analisando-se as amostras de ponta de cateter foi observada uma maior prevalência de A. baumannii (41,2%; IC 95%: 19,4-66,5) e K. pneumoniae (29,4%; IC 95%: 11,4-56,0), já nas amostras de secreções, K. pneumoniae (33,3%; IC 95%: 11,3-64,6) e A. baumannii (25,0%; IC 95%: 6,7- 57,1) foram os mais prevalentes.
Ao se analisar o perfil de resistência bacteriana frente aos antimicrobianos foi observada uma frequência significativa, principalmente para quinolonas (88,8%), seguida de cefalosporinas de segunda geração (57,9%), penicilinas (56,2%), cefalosporinas de terceira geração (51,9%) e carbapenêmicos (46,1%). (Figura 3).
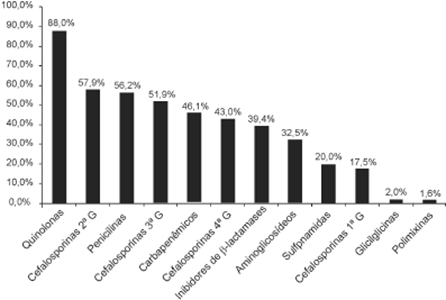
Figura 3. Perfil de resistência aos antimicrobianos testada para os BGN, em amostras de pacientes da UTI do Hospital Santa Casa de Misericórdia de Goiânia, no período de jan-dez/2016
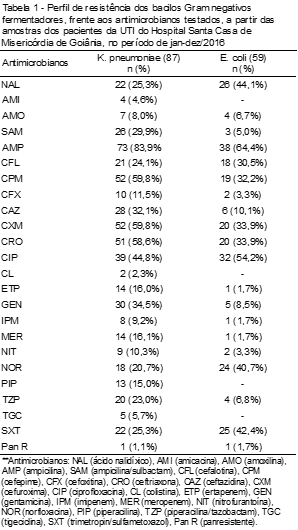
Foram ainda realizadas as análises dos perfis de resistência dos microorganismos considerando os dois grupos bacterianos. Analisando-se o grupo de BGN fermentadores, o perfil dos isolados de K. pneumoniae apresentou 80% a 100% de resistência para ampicilina, 50% a 70% para um antimicrobiano da classe das cefalosporinas, 30% a 40% para ceftazidima, ciprofloxacina e gentamicina, além disso, uma amostra apresentou-se pan-resistente.
Nas cepas de E. coli, essa taxa de resistência variou entre 50% a 70% para ampicilina e ciprofloxacina, 30% a 40% para ácido nalidíxico, trimetropim/sulfametoxazol, norfloxacina, cefuroxima, ceftriaxona, cefepime e cefalotina, além de um isolado considerado pan-resistente. (Tabela 1)
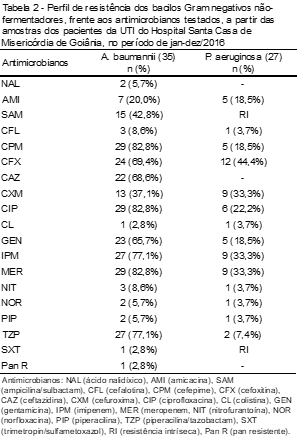
Em relação aos BGN não fermentadores, foi possível observar que para A. baumannii a resistência variou entre 80% a 100% para cefepime, ciprofloxacina e meropenem, de 50% a 70% para imipenem, piperacilina/tazobactam, cefoxitina, ceftazidima e gentamicina, além de um isolado considerado pan-resistente.
Os isolados de P. aeruginosa apresentaram uma menor taxa de resistência em geral, quando comparadas a outras espécies bacterianas, variando de 30% a 40% para cefoxitina, cefuroxima, imipenem e meropenem. (Tabela 2)
DISCUSSÃO
Dentre a população de estudo, em relação às variáveis sexo e faixa etária foi observado que 51,8% dos pacientes eram do sexo feminino, e que predominou a faixa etária de 60 a 79 anos, corroborando com o estudo de Rodrigues & Pereira, que descreviam a ocorrência de infecção relacionada à assistência à saúde de UTI, em São Luís-MA, mostrando que 50,4% eram do sexo feminino e que, além disso, a faixa etária também foi semelhante.(15)
Considerando os microrganismos analisados, independente da origem da amostra, os principais BGN isolados em nosso estudo foram K. pneumoniae, E. coli, A. baumannii e P. aeruginosa. Estes mesmos BGN foram isolados e identificados em uma pesquisa realizada no Rio Grande do Sul, em 2016, onde os agentes patogênicos mais frequentes em UTI foram P. aeruginosa, E. coli, K. pneumoniae e A. baumannii, porém com prevalências diferentes.(16)
Dentre a grande variedade de amostras biológicas e de BGN, foi observada uma maior prevalência de infecção do trato urinário (ITU), associada aos principais agentes patogênicos comumente isolados nesse sítio, sendo que a ITU é a causa mais comum de infecções comunitárias e hospitalares, e que a maioria de infecções do trato urinário acontece por BGN.(17)
Segundo a origem da amostra, os BGN mais prevalentes em urina foram E. coli (42,5%) e K. pneumoniae (38,3%), dentre outras, o que corresponde com um estudo realizado por Elias & Ribeiro,(17) que demonstra também uma maior frequência de E. coli (39,1%; IC95%: 35,6-43,5), diferente para K. pneumoniae, observada com uma menor frequência (15,9%; IC95%: 13,2-19,4).
Como as infecções de corrente sanguínea estão entre as mais comuns em UTI, é essencial que se faça hemocultura quando há uma suspeita de sepse, sendo positivas em 30% a 50% dos casos, ocasionadas predominantemente por BGN, associados a uma maior mortalidade por estarem relacionados com a alta taxa de resistência bacteriana.(18)
Em nosso estudo, 15,1% das amostras eram de hemoculturas e os BGN mais encontrados foram K. pneumoniae (40,5%), seguido de P. aeruginosa (27,0%) e A. baumannii (10,8%), dentre outras. Já no estudo de Sousa et al.,(18) analisando 170 hemoculturas de pacientes da UTI de um Hospital Escola de Goiânia, houve uma maior prevalência de BGN, sendo 47% positivas, entretanto, a frequência dos microrganismos foi semelhante para P. aeruginosa (14,3%) e K. pneumoniae (8,24%). Essa diferença pode estar relacionada com a quantidade da população em estudo e o perfil clínico das infecções.
As pneumonias são a segunda causa mais comum de IRAS associadas ao uso de ventilação mecânica por pacientes de UTI, sendo um fator de risco para o desenvolvimento de pneumonias associadas à ventilação mecânica (PAV), que, na maioria das vezes, são causadas por bactérias multirresistentes. Assim, quando há suspeita de PAV deve ser realizada a cultura de aspirado traqueal.(19)
Nas amostras de aspirado traqueal analisadas em nosso estudo foi observado uma maior frequência de A. baumannii (37,9%) e P. aeruginosa (27,6%), corroborando com um estudo semelhante realizado em Fortaleza-CE, com o objetivo de verificar a prevalência de infecções bacterianas em UTI, que apresentou também uma maior prevalência de A. baumannii e E. coli nas amostras de aspirado traqueal.(19)
Culturas de vigilância em hospitais seguem um rígido protocolo, pois são obtidas para monitorar infecções hospitalares e o aparecimento de bactérias multirresistentes, sendo realizadas por meio de coletas com swabs. Para isso, o Centers for Disease Control and Prevention (CDC), recomenda realizar a coleta naqueles pacientes transferidos de outros hospitais, ou em permanência por mais de 48 horas na UTI, ou ainda naqueles com 15 dias em enfermarias.(20) Em relação às amostras de swabs analisadas em nosso estudo, embora tenham sido realizadas coletas de sítios recomendados para culturas de vigilância, não havia informações nos prontuários indicando que a finalidade do uso do mesmo seria para esse fim, portanto não é possível confirmar isso em nosso estudo.
Dentre os isolados de swab foi possível observar que K. pneumoniae (40,0%) e A. baumannii (23,3%) foram os mais prevalentes.
Ao comparar com o estudo de Zanini,(21) realizado no Hospital Universitário de Santa Maria-RS, as amostras de swabs eram provindas de cultura de vigilância, e, dentre os BGN, somente K. pneumoniae (22%) foi isolada, sendo semelhante à do nosso estudo. Em outro estudo realizado em 2017 no interior do estado de Minas Gerais, também com amostras de vigilância em swabs, houve uma diversidade de BGN isolados, e a frequência para A. baumannii (20%) foi a mesma observada em nosso estudo.(5)
Os cateteres são muito utilizados em pacientes internados para facilitar o acesso para medicações ou remoção de líquidos nos órgãos, sendo os mais comuns o cateter venoso central e o urinário. Entretanto, o uso de cateteres aumenta o risco de infecções bacterianas e os BGN são os causadores de grande parte das infecções.(22)
Em nosso estudo, A. baumannii foi o BGN mais encontrado em amostras de ponta de cateter com 41,2%, seguido de K. pneumoniae com 29,4%. Em um estudo realizado no Distrito Federal, os autores observaram as infecções da corrente sanguínea relacionadas a cateter em UTI, e os BGN mais encontrados foram os mesmos do nosso estudo, porém com menor frequência A. baumannii (17,5%) e K. pneumoniae (2,5%).(22)
Já nas amostras de secreções, Pires et al.(23) demonstraram que o microrganismo mais prevalente foi P. aeruginosa, porém em nosso estudo a frequência maior foi de K. pneumoniae com 33,3% e A. baumannii com 25,0%.
Como tem sido verificado nos últimos anos um aumento dos números de casos de resistência bacteriana, a realização de mudanças na antibioticoterapia e nas combinações de antibióticos fez-se necessária. Atualmente, as infecções são comumente tratadas por meio de aminoglicosídeos, quinolonas, cefalosporinas ou carbapenêmicos.(24)
Sobre o perfil de resistência aos antimicrobianos foi observada uma alta frequência para as quinolonas (88,0%) e cefalosporinas de 2ª e 3ª geração (57,9% e 51,9%). Em um estudo realizado em idosos com ITU de origem comunitária, a resistência para as quinolonas foi de 40% e para cefalosporinas de 32,9%.(24)
Com o aumento da resistência para as cefalosporinas de 2ª e 3ª geração, a prescrição de quinolonas ficou cada vez mais comum por ser um antibiótico de primeira escolha para tratar infecções urinárias causadas por enterobactérias, mas devido ao uso indiscriminado desses antimicrobianos, tem-se observado elevadas taxas de resistência, e em decorrência disso é recomendado que as quinolonas sejam prescritas com cautela.(24)
São considerados multirresistentes (MDR) aqueles microrganismos resistentes a três ou mais classes de antimicrobianos testados. Em razão disso, a maioria das bactérias identificadas em nosso estudo apresentou um perfil de multirresistência bastante significativo. Analisando os principais BGN associados a altas taxas de multirresistência em nosso estudo, K. pneumoniae, E. coli, A. baumannii e P. aeruginosa se destacaram. Em comparação com um estudo realizado no mesmo hospital deste trabalho, em 2014,(25) com o intuído de observar o cenário das infecções hospitalares, apresentou-se o mesmo perfil de multirresistência, principalmente para A. baumannii.
Ainda avaliando o perfil de resistência em nosso estudo, K. pneumoniae foi o principal BGN identificado nas culturas em geral e apresentou uma alta e importante multirresistência, porém, em relação à resistência aos carbapenêmicos, houve uma frequência menor quando comparado com o estudo de Seibert et al.(26) e Silva E & Silva R.(27)
Para E. coli também foi observada elevada multirresistência. Em nosso estudo observou-se que existe uma resistência maior à ampicilina, quinolonas e cefalosporinas de 1ª, 2ª, 3ª e 4ª geração, corroborando com o estudo de Basso et al.(16)
- baumannii é considerado um dos principais causadores de infecções graves em pacientes internados, principalmente sepse e pneumonias. Além disso, apresenta uma elevada resistência a vários antimicrobianos, e, com isso, os carbapenêmicos se tornaram a principal opção terapêutica, porém, em diversos estudos, já se observa uma alta taxa de resistência ao imipenem, que se torna cada vez mais ineficaz.(4)
Em nosso estudo, a maior frequência de resistência foi observada para meropenem (82,8%) e imipenem (77,1%). Também houve altas taxas para as quinolonas e cefalosporinas de 2ª, 3ª, e 4ª geração, corroborando com o estudo realizado no Rio de Janeiro em 2016,(28) onde a maior resistência foi observada em 85% para meropenem e 81% para imipenem, seguida das demais, como encontradas no nosso estudo. Diante desse perfil, a emergência de isolados com essas características é preocupante e ocasiona grande impacto clínico, tendo em vista a escassez de terapias efetivas no tratamento de infecções por A. baumannii.
Para P. aeruginosa, apesar de ter sido resistente a praticamente todos os antimicrobianos testados, foi discordante do estudo de Fonseca et al,(29) pois o nosso estudo apontou uma menor frequência de resistência, podendo estar relacionada com o número inferior de amostras, perfil de infecções associadas e perfil clínico dos pacientes.
Além disso, foi possível observar em nosso estudo uma baixa frequência de resistência a colistina e, por final, foi verificado em uma amostra de K. pneumoniae, E. coli e A. baumannii o perfil de pan-resistência (PDR), ou seja, foram resistentes a todos os antimicrobianos testados.
De acordo com o CDC, em 2016, nos EUA, foi notificado um isolado de K. pneumoniae pan-resistente;(30) desta forma, microrganismos que apresentam pan-resistência é um dado preocupante devido à dificuldade de opções terapêuticas para esse perfil de resistência bacteriana, justificando a vigilância constante do serviço de controle de infecção hospitalar.
CONCLUSÃO
Conforme os dados obtidos, o sexo feminino apresentou uma maior taxa de infecção, sendo a urocultura a principal amostra analisada, e entre os microrganismos isolados a maior prevalência foi de K. pneumoniae. Quanto aos antimicrobianos relacionados a resistência, as quinolonas foram o grupo que apresentaram maior taxa de resistência em geral, além de três cepas consideradas pan-resistentes.
Diante do alto perfil de cepas MDR e três cepas PDR, é importante que haja um controle maior por parte da equipe hospitalar para redução e prevenção da disseminação de microrganismos multirresistentes e o direcionamento da sistematização de condutas que previnam as IRAS. Deste modo, é importante salientar a necessidade do correto preenchimento dos prontuários, pois os dados podem auxiliar a CCIH na tomada de decisões.
O conhecimento da prevalência e perfil de resistência dos microrganismos em UTI é fundamental para a prevenção da disseminação de cepas MDR e PDR, já que o tratamento de infecções por microrganismos multirresistentes é um grande problema enfrentado nas UTI.
Agradecimentos
Agradecemos à direção do Hospital Santa Casa de Misericórdia e principalmente a toda a equipe da seção de microbiologia por autorizar o nosso acesso ao Hospital para a coleta de dados dos pacientes.
Abstract
Objective: To verify the prevalence of bacterial infection and to analyze the antimicrobial resistance profile of the main BGN isolates in patients admitted to the ICU. Methods: A descriptive and retrospective study of 222 records of patients hospitalized at the Intensive Care Unit of the Holy House of Mercy in Goiania was carried out, obtaining data from 245 biological samples from January to December 2016. Results: Most of the patients were females, microorganisms were isolated mainly from uroculture (48.6%). Of the 13 BGN species isolated, Klebsiella pneumoniae was the most prevalent microorganism (35.5%), followed by Escherichia coli (24.1%), Acinetobacter baumannii (14.3%) and Pseudomonas aeruginosa (11.0%). Regarding antimicrobial classes, there was significant resistance to quinolones (88.0%). Considering the resistance profile of the main BGN isolates, K. pneumoniae presented higher resistance to ampicillin, and cephalosporins, in E. coli, resistance was higher for ampicillin and ciprofloxacin, whereas for A. baumannii, cephalosporins, quinolones and carbapenems had the highest indices of resistance, in P. aeruginosa, the highest resistance was observed for cephalosporins and carbapenems. In addition, three resistant BGN were found to be K. pneumoniae, E. coli and A. baumannii. Conclusion: A higher prevalence of K. pneumoniae was observed, the resistance was higher for the quinolones and most of the BGN presented an important and high multiresistance to the antimicrobials.
Keywords
Intensive care units; Gram-negative bacterial; Resistance
REFERÊNCIAS
- Grillo VTRS, Gonçalves TG, Júnior JC, Paniágua NC, Teles CBG. Incidência bacteriana e perfil de resistência a antimicrobianos em pacientes pediátricos de um hospital público de Rondônia, Brasil. Rev Ciênc Farm Bás Apl. 2013; 34(1):117-23.
- Agência Nacional de Vigilância Sanitária (ANVISA). Manual de Microbiologia Clínica para o controle de infecção em serviços de saúde. Brasília: Ministério da Saúde; 2004.
- Agência Nacional de Vigilância Sanitária (ANVISA). Investigação e controle de bactérias multirresistentes. Brasília: Ministério da Saúde; 2007.
- Exner M, Bhattacharya S, Christiansen B, Gebel J, Goroncy-Bermes P, Hartemann P, et al. Antibiotic resistance: What is so special about multidrug-resistant Gram-negative bacteria? GMS Hyg Infect Control. 2017;12: Doc05.
- Arcanjo R, Oliveira AC. Fatores associados à colonização axilar por microrganismo resistente em pacientes na unidade de terapia intensiva. Rev Aten Saúde. 2017;15(51):11-17.
- Oliveira MEF, Araújo DG, Oliveira SR. Resistência de bacilos Gram-negativos não fermentadores isolados de hemoculturas de um hospital de emergência. J Bras Patol Med Lab. 2011;47(5):529-34
- Agência Nacional de Vigilância Sanitária (ANVISA). Plano Nacional para a Prevenção e o Controle da Resistência Microbiana nos Serviços de Saúde. Brasília: Ministério da Saúde; 2017.
- Loureiro RJ, Roque F, Rodrigues AT, Herdeiro MT, Ramalheira E. O uso de antibióticos e as resistências bacterianas: breves notas sobre a sua evolução. Rev Port Saúde Púb. 2016; 34(1):77-84.
- Sociedade Brasileira de Microbiologia (SBM). A ameaça das super Bactérias. Rev Microb In Foco. 2017;8(31):11-6.
- World Health Organization (OMS). Global priority list of antibiotic-resistant bacteria to guide research, discovery, and development of new antibiotics; 2017:1-7.
- Agência Nacional de Vigilância Sanitária (ANVISA). Módulo 3 Resistência Microbiana – mecanismo e impacto clínico. Brasília: Ministério da Saúde; 2007.
- Júnior MAS, Ferreira ES, Conceição GC. Betalactamases de Espectro Ampliado (ESBL): um importante mecanismo de resistência bacteriana e sua detecção no laboratório clínico. Rev News Lab. 2004; 63:152-72.
- Agência Nacional de Vigilância Sanitária (ANVISA). Módulo 2 Gram -negativos Fermentadores. Brasília: Ministério da Saúde; 2008.
- Oliveira AC, Paula AO, Iquiapaza R, Gama CS. Perfil dos microrganismos associados à colonização e infecção em Terapia Intensiva. Rev Epid Control Infec. 2017;7(2):101-06.
- Rodrigues CN, Pereira DCA. Infecções relacionadas à assistência à saúde ocorridas em uma Unidade de Terapia Intensiva. Rev Investig Bioméd São Luís. 2016;8:41-51.
- Basso ME, Pulcinellii RSR, Aquino ARC, Santos KF. Prevalência de infecções bacterianas em pacientes internados em uma unidade de terapia intensiva (UTI). Rev Bras Anal Clin. 2016;48(4): 383-88.
- Elias DBD, Ribeiro ACS. Perfil de sensibilidade antimicrobiana em urinoculturas de um hospital universitário do estado do Ceará no período de janeiro a junho de 2015. Rev Bras Anal Clin. 2017;49(4):381-89.
- Sousa MA, Medeiros NM, Carneiro JR, Cardoso AM. Hemoculturas positivas de pacientes da unidade de terapia intensiva de um hospital escola de Goiânia-Go, entre 2010 e 2013. Rev Estudos. 2014; 41(3):627-35.
- Melo EM, Silva TJG, Silva JLA, Abreu MAF, Andrade IRC, Abreu RNDC. Major bacteria in urine cultures and tracheal aspirate from patients with infectious diseases. Rev Enferm da UFPI. 2015;4(3): 30-5.
- Agência Nacional de Vigilância Sanitária (ANVISA). Módulo 5 Intervenções e medidas de prevenção e controle da resistência microbiana. Brasília: Ministério da Saúde; 2007.
- Zanini D. Prevalência dos microrganismos isolados em unidades de terapia intensiva de um hospital universitário. Rev Saúde Santa Maria. 2014;40(2):115-22.
- Mesiano ERAB, Merchán-Hamann E. Bloodstream infections among patients using central venous catheters in intensive care units. Rev. Latino-Am. Enfermagem [Internet]. 2007;15(3):453-459. Available from: http://www.scielo.br/scielo.php?script=sci_ arttext&pid=S0104-11692007000300014&lng=en.
- Pires EJVC, Silva Júnior VV, Souza ACL, Leal VD, Leite LE, Vieira AMM. Análise epidemiológica de isolados clínicos de Pseudomonas aeruginosa provenientes de hospital universitário. Rev Bras Ter Intens. 2009;21(4):384-90.
- Póvoa PC. Perfil de Resistência das bactérias gram-negativas comumente associadas á infecções do trato urinário em idosos em Goiânia-Go, no período de 2011-2015 [dissertação]. Goiânia: Pontifícia Universidade Católica de Goiás; 2016.
- Amaral WJP, Costa TB, Ribeiro RPS, Cardoso AM. O cenário das infecções bacterianas em um hospital universitário de Goiânia/GO: Principais microrganismos e perfis multirresistentes. Rev LAES & HAES. 2015;228(1):12-14.
- Seibert G, Hörner R, Meneghetti BH, Righi RA, Forno NLF, Salla A. Infecções hospitalares por enterobactérias produtoras de Klebsiella pneumoniae carbapenemase em um hospital escola. Rev Einstein 2014;12(3):282-6.
- Silva ERF, Silva RAR. Incidência de infecções por Klebsiella pneumoniae carbapenemase em Unidade de Terapia Intensiva – UTI. Anais do 9º FEPEG – Fórum de ensino, pesquisa, extensão e gestão; 2015.
- Gomes DBC, Genteluci GL, Carvalho KR, Medeiros LM, Almeida VC, Castro EAR, et al. Acinetobacter baumannii multirresistentes: emergência de resistência à polimixina no Rio de Janeiro. Rev Visa em Debate. 2016;4(3):28-34.
- Neves PR, Mamizuka EM, Levy CE, Lincopan N. Pseudomonas aeruginosa multirresistente: um problema endêmico no Brasil. J Bras Patol Med Lab. 2011;47(4):409-20.
- Centers for Disease Control and Prevention (CDC). Pan-Resistant New Delhi Metallo-Beta-Lactamase-Producing Klebsiella pneumoniae – Washoe County, Nevada, 2016. MMWR Morb Wkly Rep. 2017;1:33.
Correspondência
Fernanda Soares da Mota
Pontifícia Universidade Católica de Goiás
Rua 235, 76 – Setor Leste Universitário
74175-120 – Goiânia-GO, Brasil
