Prevalência de lesões precursoras do câncer uterino em mulheres de uma cidade do litoral norte do Rio Grande do Sul
Epidemiological profile of syphilis acquired in patients of a university clinical laboratory in Goiânia-GO from 2017 to 2019
Carolina Mallmann Wallauer de Mattos1
Bianca Boeira dos Santos2
1Graduada em Biomedicina pela Universidade Luterana do Brasil, especialista em Microbiologia Clínica pela Universidade Feevale e mestra pelo Programa de Pós-Graduação em Biologia Celular e Molecular Aplicada à Saúde da Universidade Luterana do Brasil. Canoas-RS, Brasil.
2Graduada em Biomedicina pela Universidade Luterana do Brasil, habilitada em Patologia Clínica e Citologia Oncótica. Canoas-RS, Brasil.
Instituição: Universidade Luterana do Brasil (Ulbra). Canoas-RS, Brasil.
Conflito de Interesse: não há conflito de interesse.
Suporte financeiro: as despesas da pesquisa foram custeadas pelo discente pesquisador, não havendo quaisquer custos para a instituição de ensino, o local da pesquisa e aos participantes do estudo.
Recebido em 05/11/2020
Aprovado em 14/01/2021
DOI: 10.21877/2448-3877.202100946
INTRODUÇÃO
O câncer do colo do útero é o quarto tipo de câncer mais comum entre as mulheres e anualmente surgem 530 mil novos casos no mundo, resultando em 265 mil óbitos por ano. Em 2018, ocorreram 5.847 óbitos, representando uma taxa de mortalidade desta neoplasia estabelecida para a população mundial de 4,70 óbitos para cada 100 mil mulheres. No Brasil, são esperados 16.370 casos novos em 2018-2019, com um risco estimado de 17,11 casos a cada 100 mil mulheres.(1)
O câncer de colo de útero é uma lesão invasiva causada principalmente pelo Papiloma Vírus Humano (HPV). A transmissão do vírus ocorre por via sexual, por contato e pela via materno fetal. A neoplasia possui desenvolvimento lento, e é caracterizada pela replicação desorganizada do epitélio de revestimento do útero comprometendo o estroma. A patologia requer prevenção e possui grandes chances de cura se a detecção for feita precocemente.(2)
A partir da Organização Mundial da Saúde (OMS), foram idealizadas as estratégias para a detecção precoce e o rastreamento para o câncer do colo do útero. O exame citopatológico é indicado pelo Ministério da Saúde (MS) no Brasil para prevenção e para o acompanhamento das pacientes para o diagnóstico precoce.(3) O rastreamento é aconselhado em mulheres de 25 a 64 anos. A priorização desta faixa etária como a população-alvo justifica-se por ser a de maior ocorrência das lesões de alto grau, passíveis de serem tratadas efetivamente para não evoluírem para o câncer. A cada dois exames consecutivos com resultados negativos para displasia ou neoplasia do colo do útero é recomendado a constância trianual.(4)
Os laudos citopatológicos do sistema público traz uma terminologia baseada no Sistema Bethesda conforme a descrição das alterações celulares e análise da microbiologia. As alterações celulares são apresentadas como: alterações escamosas atípicas de significado indeterminado possivelmente não neoplásico (ASC-US), a qual tem uma pequena possibilidade de ser pré-cancerosa; alterações escamosas atípicas de significado indeterminado em que não se pode afastar lesão de alto grau (ASC-H), que têm a capacidade de serem sugestivas de HSIL, porém, faltam critérios necessários para um diagnóstico definitivo; lesão intraepitelial de baixo grau (LSIL), representando a manifestação citopatológica da infecção pelo HPV, que possui grande potencial de regressão espontânea; e lesão intraepitelial de alto grau (HSIL), sendo esta lesão precursora do câncer do colo do útero.(5,6)
Dentre as alterações benignas está a atrofia com inflamação, uma alteração nas células do colo do útero que aborda um processo fisiológico, o qual ocorre após a menopausa, e a análise microbiológica onde predominam os seguintes achados: Lactobacillus sp., uma bactéria colonizadora do meio vaginal que determina o pH ácido e dificulta o crescimento de outros microrganismos, sendo estes presentes na microbiota, responsável por manter o equilíbrio e atuar como mecanismo de defesa mais importante; Candida sp., fungo causador da candidíase, infecção que origina corrimento espesso esbranquiçado, disúria e prurido; Trichomonas vaginalis, protozoário transmitido por via sexual que origina a tricomoníase, levando a microlesões na parte interna da vagina e que pode facilitar o desenvolvimento de outras infecções sexualmente transmissíveis (IST’s);(7) e Gardnerella vaginalis, bactéria causadora da vaginose bacteriana, infecção que gera muito incômodo às mulheres, como a irritação no órgão e no canal vaginal.(7)
Portanto, diante das recentes constatações científicas a respeito do exame citopatológico como principal método de detecção precoce do câncer do colo do útero, foram realizadas prevalências e análise descritiva do perfil das mulheres que realizaram o exame citopatológico, bem como os resultados.
Material e Métodos
Trata-se de uma pesquisa de caráter quantitativo do tipo transversal, a qual foi realizada em um laboratório especializado em análise citopatológica, conveniado com o Sistema Único de Saúde (SUS), localizado em uma cidade do litoral norte do Rio Grande do Sul. Dispõe-se a investigação da prevalência das lesões precursoras do câncer do colo do útero e a análise microbiológica no período de janeiro de 2018 a janeiro de 2019 em mulheres residentes nessa localidade.
Dos laudos, foram analisadas as variáveis sócio-demográficas, incluindo faixa etária, raça/cor da pele; variáveis clínicas, como utilização de anticoncepcional, e variáveis citopatológicas, como tipo de lesão presente no colo do útero, ASC-H, ASC-US, LSIL, e HSIL, além da análise microbiológica, Lactobacillus sp, Candida albicans, Trichomonas vaginalis e Gardnerella vaginalis.
Os dados foram compilados e analisados pelo software SPSS® (23.0 version, Chicago, IL Statistical Package for the Social Sciences). As avaliações de possíveis diferenças estatísticas entre as variáveis qualitativas foram verificadas pelo teste qui-quadrado de Pearson ou exato de Fisher conforme apropriado. O tipo de distribuição da variável idade foi verificado pelo teste de Kolmogorov-Smirnov e as comparações entre os grupos foram efetuadas pelo teste T de Student para amostras independentes. Todas as análises foram bilaterais com nível de significância pré-estabelecido para o erro alfa de 5% (p <0,05).
Ética
Este trabalho foi elaborado de acordo com as diretrizes e normas regulamentadoras de pesquisa envolvendo seres humanos e apresentado ao Comitê de Ética e Pesquisa da Instituição Universidade Luterana do Brasil – Ulbra. A realização do estudo ocorreu somente após a autorização destes sob o nº 3.239.435. Todos os dados coletados são mantidos em total sigilo. O Termo de Consentimento Livre e Esclarecido não foi aplicado, uma vez que não existe um contato disponível dos pacientes, sendo que as amostras e requisições dos materiais são coletadas e analisadas em cidades distintas.
Resultados
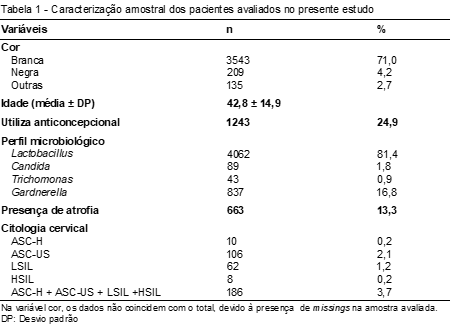
O presente estudo foi composto por 4.988 laudos de exames citopatológicos realizados em um laboratório especializado em citopatologia, do litoral norte do Rio Grande do Sul, no período de janeiro de 2018 a janeiro de 2019. O mês com maior número de exames foi novembro de 2018, com 19,7%.
Em relação ao perfil da paciente no momento da realização do exame, foi observado que a média de idade foi de 42,80 ± 14,9 anos, sendo a maioria das mulheres de cor branca (71%), seguido pela cor negra (4,2%) e outras (2,7%). Além disso, constatou-se que 24,9% delas utilizam pílula anticoncepcional.
A análise microbiológica faz parte do exame citopatológico e foi realizada em todas as amostras, onde foi encontrado, em 81,4% das pacientes, um perfil normal, com predomínio de Lactobacillus sp. O microrganismo patogênico mais prevalente foi a bactéria anaeróbica Gardnerella vaginalis, com 16,8%, seguido pela levedura Candida sp., com 1,8% e, em menor quantidade, o protozoário Trichomonas vaginalis, em 0,9% das amostras.
Analisando-se as alterações celulares, foi observada a existência de atrofia em 13,3% das mulheres. Já em relação à análise da citologia cervical, das 4.988 amostras, 186 (3,7%) apresentaram algum tipo de lesão. A mais prevalente foi a alteração escamosa atípica de significado indeterminado possivelmente não neoplásico (ASC-US), com 106 amostras (2,1%).
Pacientes que apresentaram lesão intraepitelial de baixo grau (LSIL), corresponderam a 62 amostras (1,2%), seguido pela presença de alterações escamosas atípicas de significado indeterminado em que não se pode afastar lesão de alto grau (ASC-H), em dez pacientes (0,2%). Em menor quantidade foi observada a lesão intraepitelial de alto grau (HSIL), em oito pacientes (0,2%) (Tabela 1).
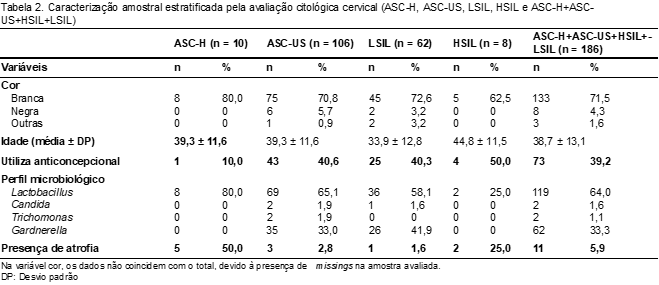
Além disso, foram realizadas análises estratificadas de acordo com os diferentes tipos de lesões celulares (Tabela 2). Desta forma, considerando o grupo das 186 pacientes que apresentaram alguma lesão, como ASC-H, ASC-US, HSIL ou LSIL, 73 (39,2%) utilizam anticoncepcional. Já a média de idade destas pacientes foi de 38,7 ±13,1. Em 119 mulheres (64%) que apresentaram lesão, também foi observado concomitantemente a presença das bactérias saprófitas, Lactobacillus sp. Assim como as alterações microbiológicas, que foram detectadas simultaneamente com alguma lesão, como, por exemplo, Gardnerella vaginalis, Candida sp. e Trichomonas vaginalis, em 62 (33,3%), três (1,6%) e em duas (1,1%) mulheres, respectivamente. A presença de atrofia, em mulheres com alterações citológicas, foi observada em 11 delas (5,9%).
Discussão
Foi revelado um predomínio de mulheres de cor branca (71%) comparado com mulheres negras e de outras raças, aproximando-se dos resultados de Melo et al.,(8) que encontraram no seu estudo o mesmo predomínio (87,4%). Vale ressaltar que a cor/raça deste estudo não é autodeclarada.
Os estudos transversais podem acometer algumas limitações, como a anamnese. A classificação da cor/raça e o uso de anticoncepcional podem estar alterados devido ao cadastro no Sistema Único de Saúde (SUS), visto que é realizado de forma simultânea e pode estar em constante atualização, sendo avaliado de acordo com os dados encontrados nos laudos. Todavia, não pode ser definido com precisão e descartar possíveis falhas nesse registro.
O exame citopatológico foi realizado em maior escala em mulheres com a média de idade de 42,80 ± 14,9 anos. Resultado semelhante foi encontrado em um estudo realizado em Recife, por Silva et al.,(9) no qual foi apresentada uma idade média de 50,65 anos. O rastreamento citopatológico está sendo realizado dentro das idades que são recomendadas pelas diretrizes brasileiras.(10)
De acordo com a Organização Mundial da Saúde (OMS), a incidência deste câncer prevalece nas mulheres entre 30 e 39 anos de idade. Antes dos 25 anos predominam as infecções por HPV e as lesões de baixo grau, que regredirão espontaneamente na maioria dos casos, logo, podem ser apenas acompanhadas, sem a necessidade de intervenções. Após os 65 anos, se a mulher tiver feito os exames preventivos regularmente, o risco de desenvolvimento do câncer cervical é reduzido dado a sua lenta evolução.(11)
A respeito dos microrganismos identificados, foi verificado um predomínio de pacientes com Lactobacillus sp. (81,4%), seguido da presença de Gardnerella vaginalis (16,8%). A frequência de Lactobacillus sp. não revela qualquer presença de infecção em razão de se tratar de um componente da microbiota vaginal que, juntamente com outras bactérias, constitui um mecanismo de defesa natural contra microrganismos causadores de doenças.(12)
Comparando com os resultados de Castro Sobrinho et al.,(13) foi verificado que a bactéria Gardnerella vaginalis foi o microrganismo mais assíduo nos esfregaços, resultando em vaginose bacteriana, sendo supostamente associada com HSIL. A vaginose bacteriana pode resultar em danos ao epitélio vaginal, que acaba degradando o muco cervical, inibindo a quimiotaxia leucocitária, influenciando assim a infecção e persistência do HPV.(14)
Em relação às alterações citopatológicas, foram evidenciadas 62 lesões intraepiteliais de baixo grau (LSIL), e oito de alto grau (HSIL), as quais são as lesões pré-malignas que podem regredir ou persistir. No atual estudo, observou-se a maior frequência de ASC-US em 2,1% de todos os resultados analisados; LSIL em 1,2% das amostras; ASC-H em 0,2%; e HSIL em 0,2%. Existe um estudo semelhante realizado em 2015, na cidade de Santa Cruz do Sul, Rio Grande do Sul, onde foi observada a maior frequência de ASC-US em 1,8% de todos os resultados analisados; LSIL em 0,6% das amostras; ASC-H em 0,2%, e HSIL em 0,1%.(15)
A evolução de lesões intraepiteliais de baixo grau (LSIL) para o câncer cervical é incomum, pois apresenta regressão espontânea especialmente em mulheres com menos de 30 anos, e, assim, é menos provável de progredir para carcinoma invasivo.(16) A conduta inicial de pacientes com diagnóstico citopatológico LSIL é o encaminhamento da repetição da citologia em seis meses, porém, se o resultado for novamente positivo para LSIL, deve ser realizada a colposcopia seguida de biópsia caso tenha algum achado anormal, pois nesses casos existe a grande possibilidade de apresentar lesões mais graves.(17,18) A LSIL representa o achado citopatológico da infecção por HPV mais frequente, o risco para neoplasia intraepitelial cervical de alto grau é maior do que em mulheres que não possuem a presença do vírus.(19)
Diante de HSIL, é obrigatória a realização de colposcopia e biópsia em até três meses após o diagnóstico citopatológico.(20) Também associada ao HPV, se não for detectada ou tratada pode progredir para o câncer do colo do útero em anos.(21) A lesão ASC-US, possui a grande capacidade de estar associada à neoplasia intraepitelial cervical (NIC), comparando que em 5% a 15% das vezes essa associação será com HSIL. A paciente com a lesão ASC-US pode estar associada à presença de um câncer oculto em cerca de 0,1% das vezes.(22)
A infecção por HPV representa o fator de risco mais relevante na formação do carcinoma de colo uterino. O vírus contamina o epitélio, podendo gerar lesões benignas ou malignas na pele ou na mucosa. Os HPVs 16 e 18 são os dois tipos carcinogênicos prevalentes nas infecções do trato genital e responsáveis por cerca de 70% dos carcinomas cervicais e 50% das neoplasias intraepiteliais de grau III.(23) Embora a maioria das infecções possa regredir, existe o risco de que infecção por HPV se torne crônica e lesões pré-cancerosas evoluam para um câncer invasivo do colo do útero.(24)
Com a finalidade de remediar a prevalência do HPV, foi criada a vacina profilática. A vacina estimula uma resposta humoral semelhante ao vírus, sem conter o DNA viral, o qual é responsável pelos danos da infecção. O método tem como objetivo principal possuir a semelhança viral do HPV 6, 11, 16, e 18, e aplicação em meninas e meninos que ainda não tiveram sua primeira relação sexual. Estudos revelam que, após a utilização da vacina quadrivalente, foi observado a redução de LSIL em 48 meses, com taxas de eficácia próximas a 100%.(25)
Supõe-se que o câncer de colo uterino é a neoplasia que possui maior possibilidade de prevenção em relação aos vários métodos de rastreamento, fica de responsabilidade da paciente a procura do acompanhamento, principalmente para quem já apresentou resultado alterado.(26)
Conclusão
Os dados obtidos revelam que a lesão pré-maligna precursora do câncer do colo de útero mais encontrada foi a lesão intraepitelial de baixo grau (LSIL). As pacientes que apresentaram estes resultados devem ter maior atenção para a realização do rastreamento, devido a grandes riscos de desenvolvimento de anormalidades cervicais, garantindo a prevenção da neoplasia.
Os resultados podem servir de base para o desenvolvimento de estratégias de qualificações das ações de prevenção do câncer de colo uterino. Como medidas para reduzir a mortalidade por esta neoplasia, podem ser oferecidos por Unidades Básica de Saúde (UBS) programas preventivos divulgados por visitas domiciliares por agentes comunitários de saúde, originando sensibilização contínua das mulheres sobre a importância de se fazer o exame citopatológico anualmente.
Abstract
Objective: To analyze the prevalence and analysis descriptive of the profile of women who underwent examination cytopathological in a city of the north coast of Rio Grande do Sul. Methods: Were analyzed as variables sociodemographic and clinical, and analyzes microbiological of patients from January 2018 to January 2019. Results: The study consisted of 4.988 examinations cytopathological. From the analysis cytopathologicalof the cervix, patients with low grade intraepithelial lesion (LSIL) corresponded to 62 samples and high grade intraepithelial lesion (HSIL) to eight patients. Regarding analysis microbiological, the most prevalent microorganism pathogenic was the bacterium anaerobic Gardnerella vaginalis. Conclusion: These results can serve as a fundamental support for the creation of tracking programs population-based, reducing the incidence of mortality and cervical cancer.
Keywords
Uterus; cervical neoplasms; squamous intraepithelial lesions
REFERÊNCIAS
- Instituto Nacional de Câncer José Alencar Gomes da Silva (INCA). Controle do Câncer do Colo do Útero [internet]. Brasil; [Acesso em: 10 ago. 2019]. Disponível em: http://www1.inca.gov.br/estimativa/2018/sintese-de-resultados-comentarios.asp
- Instituto Nacional de Câncer José Alencar Gomes da Silva (INCA). Periodicidade de Realização do Exame Preventivo do Câncer do Colo do Útero. Revista Brasileira de Cancerologia. 2018;1(48):13-155p.
- Carvalho K, Costa L, França R. A relação entre hpv e câncer do colo de útero: Um panorama a partir da produção bibliográfica da área. Revista Saúde em Foco. 2019;(11):264 – 278.
- Siqueira GS, Oliveira VMF, Barreto SMSS, Menezes MO, Silva DP, Machado ILD. Citologia como Prevenção do Câncer do Colo Uterino. Ciências Biológicas e da Saúde. 2014;(2). 37-46 p.
- Damacena AM, Luz LL, Mattos IE. Rastreamento do câncer do colo do útero em Teresina, Piauí: estudo avaliativo dos dados do Sistema de Informação do Câncer do Colo do Útero, 2006-2013. Epidemiol Serv Saude. 2017;(26):71-80. https://doi.org/10.5123/s1679-49742017000100008.
- Instituto Nacional de Câncer José Alencar Gomes da Silva (INCA). Nomenclatura Brasileira para laudos cervicais e condutas preconizadas. [internet]. Brasil; [Acesso em: 26 out. 2019]. Disponível em:http://bvsms.saude.gov.br/bvs/publicacoes/Nomenclaturas_2_1705.pdf
- Alves JAB, Nunes MS, Fakhouri R, Martins-Filho PRS, Ribeiro COM, Valença TS, et al. Pap Smears: Frequency of Gardnerella Vaginalis, Candida spp., Trichomonas Vaginalis and Pill Use or Copper Intrauterine Device Use. International Archives of Medicine, [S.l.], v. 9, dec. 2016. Available at: <http://imed.pub/ojs/index.php/iam/article/view/1830. doi: http://dx.doi.org/10.3823/2231.
- Melo WA, Pelloso SM, Alvarenga A, Carvalho MDB. Fatores associados a alterações do exame citopatológico cérvico-uterino no Sul do Brasil. Rev Bras Saúde Matern Infant. 2017; 17( 4 ): 637-643. Available from: http://www.scielo.br/scielo.php?script =sci_ arttext&pid=S1519-38292017000400637&lng=en. https://doi.org/10.1590/1806-93042017000400002.
- Silva RCG, Silva ACO, Peres AL, Oliveira SR. Perfil de mulheres com câncer de colo do útero atendidas para tratamento em centro de oncologia. Rev Bras Saúde Mater Infant. 2018;18(4): 695-702. Available from: http://www.scielo.br/scielo.php?script =sci _arttext &pid=S1519-38292018000400695&lng=en. https://doi.org/10.1590/1806-93042018000400002.
- INCA. Diretrizes brasileiras para o rastreamento do câncer do colo do útero / Instituto Nacional do Câncer José Alencar Gomes da Silva. Coordenação de Prevenção e Vigilância. Divisão de Detecção Precoce e Apoio à Organização de Rede.- 2ª ed rev atual – Rio de Janeiro. 2016.
- Amaral M, Gonçalves A, Silveira L. Prevenção do Câncer do Colo do Útero: A Atuação do Profissional Enfermeiro nas Unidades Básicas de Saúde. Revista Científica FacMais. 2017;VIII(1):198-206.
- Santos IPFd. Microbiologia e saúde feminina [internet]. [Acesso em: 20 out. 2019]. Disponível em: http://www.microbiologia. ufrj.br/portal/index.php/pt/destaques/novidades-sobre-a-micro/435-microbiologia-e-saude-feminina
- Castro-Sobrinho JM, Rabelo-Santos SH, Figueiredo-Alves RR, Derchain S, Sarian LO, Pitta DR, et al. Bacterial vaginosis and inflammatory response showed association with severity of cervical neoplasia in hpv-positive women. Diagn Cytopathol. 2016 Feb; 44(2):80-6. doi: 10.1002/dc.23388.
- Caixeta RC,Ribeiro AA, Segatti KD, Saddi VA, Figueiredo Alves RR, dos Santos Carneiro MA, et al. Association between the human papillomavirus, bacterial vaginosis and cervicitis and the detection of abnormalities in cervical smears from teenage girls and young women. Diagn Cytopathol. 2015 Oct;43(10):780-5. doi: 10.1002/dc.23301.
- Fredrich ÉK, Renner JDP. Alterações citopatológicas em exames de Papanicolaou na cidade de Santa Cruz do Sul, Rio Grande do Sul, Brasil. J Bras Patol Med Lab. [Internet]. 2019 June 55(3):246-257. Available from: http://www.scielo.br/scielo. php?script=sci_arttext&pid=S1676-24442019000300246&lng=en. https://doi.org/10.5935/1676-2444.20190023.
- IARC Working Group on the Evaluation of Carcinogenic Risks to Humans. Human papillomaviruses. IARC Monogr Eval Carcinog Risks Hum. 2007;90:1-636.
- Ismael J. Instituto Nacional del Cáncer [Internet]. Argentina. gob.ar. 2019 [cited 1 November 2019]. Disponível em: https://www.argentina.gob.ar/salud/inc
- Massad LS, Einstein MH, Huh WK, Katki HA, Kinney WK, Schiffman M, et al; 2012 ASCCP Consensus Guidelines Conference. 2012 updated consensus guidelines for the management of abnormal cervical cancer screening tests and cancer precursors. Obstet Gynecol. 2013 Apr;121(4):829-846. doi: 10.1097/AOG.0b013e3182883a34.
- Katki HA, Schiffman M, Castle PE, Fetterman B, Poitras NE, Lorey T, et al. Five-year risks of CIN 2+ and CIN 3+ among women with HPV-positive and HPV-negative LSIL Pap results. J Low Genit Tract Dis. 2013 Apr;17(5 Suppl 1):S43-9. doi: 10.1097/LGT. 0b013e3182854269.
- NakagawaI J, Schirme J, Barbier M. Human Papillomavirus (HPV) and uterine cervical cancer. Rev Bras Enferm. 2010 Mar-Apr;63(2):307-11. [Article in Portuguese]. doi: 10.1590/s0034-71672010000200021.
- Leto M, Porro A, Júnior G, Tomimori J. Human papillomavirus infection: etiopathogenesis, molecular biology and clinical manifestations. An Bras Dermatol. 2011;(86):307-317. [Article in English, Portuguese]. doi: 10.1590/s0365-05962011000200014.
- Júnior C, Lima L, Silva I. Células Escamosas Atípicas de Significado Indeterminado: revisão da literatura. Rev. Interd. Ciên. Saúde. 2017;4(2017):57-63.
- Figueirêdo C, Alves L, Silva C, Soares M, Luz C, Figueirêdo T et al. Therapeutic approach for Human papillomavirus (HPV). Revista Brasileira de Farmácia. 2013;(94):04-17.
- Zardo GP, Farah FP, Mendes FG, Franco CA, Molina GV, Melo GN, et al. Vaccines as an agent for immunization against HPV. Cien Saude Colet. 2014 Sep;19(9):3799-808. [Article in Portuguese]. doi: 10.1590/1413-81232014199.01532013
- Silva M, Gonçalves A, Giraldo P, Pontes A, Dantas G. A eficácia da vacina profilática contra o HPV nas lesões HPV induzidas. Femina. 2009;(10):520-526.
- Prado P, Koifman R, Santana A, Silva I. Caracterização do Perfil das Mulheres com Resultado Citológico ASCUS/AGC, LSIL e HSIL segundo Fatores Sociodemográficos, Epidemiológicos e Reprodutivos em Rio Branco – AC, Brasil. Revista Brasileira de Cancerologia. 2012;(58):471-479.
Correspondência
Carolina Mallmann Wallauer de Mattos
Universidade Luterana do Brasil (Ulbra)
Av. Farroupilha, 8001 – São José
92425-020 – Canoas-RS, Brasil.
